Tuberculoza se caracterizează printr-o varietate de manifestări și forme, complicând astfel diagnosticul acesteia. Cu toate acestea, detectarea în timp util a bolii are o importanță deosebită. Din aceasta depinde complexitatea tratamentului, precum și rezultatul. Dacă boala este diagnosticată într-un stadiu incipient de dezvoltare, există o probabilitate mai mare de a salva viața pacientului. Diagnosticul constă în mai multe etape principale: detectarea simptomelor, examinarea pacientului, efectuarea de studii speciale.
Astfel, tuberculoza la copii este aproape întotdeauna subiectul unui diagnostic prezumtiv. Aceasta înseamnă că confirmarea bacteriologică este de obicei imposibilă, cu excepția mare copilcapabil de expectorare. Pentru copii, este prezentată poziția adulților cu tuberculoză pulmonară cu microscopie negativă sau tuberculoză extrapulmonară. Notă practică: Evidența tuberculozei din copilărie.
Dacă bănuiți că aveți tuberculoză în copilarie, acordați atenție următoarelor linii directoare importante. Tuberculoza este mai puțin probabilă în absența acestor semne. Sistemul de punctare este o modalitate de a îmbunătăți diagnosticul tuberculozei din copilărie. Se bazează pe o colectare aprofundată și sistematică a datelor de diagnosticare și ajută la determinarea judecății clinice atunci când nu sunt disponibile metode adecvate de investigare. Atunci când numărul de puncte depășește un anumit prag, aceasta indică o probabilitate mare de tuberculoză.
În prima etapă, când pacientul a cerut doar îngrijirea medicalăMedicul trebuie să detecteze semnele bolii. Clinic, tuse prelungită, hemoptizie, febră, transpirație, oboseală și performanță scăzută. Este important să se acorde atenție acestor simptome, deoarece acestea indică posibila dezvoltare a bolii. În plus, în această etapă este necesar să se identifice caracteristicile evoluției bolii. Doctorul îi întreabă pe pacient dacă a avut contact cu persoane care au fost diagnosticate cu tuberculoză.
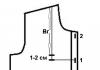
Tabelul de mai jos prezintă o foaie de punctaj pentru diagnosticarea tuberculozei din copilărie. Numărul de puncte mai mare de 7 indică o probabilitate mare de tuberculoză. Aceasta este o oportunitate de a indica faptul că această boală infecțioasă este încă prezentă în Belgia și că copiii mici sunt foarte vulnerabili. Oricine poate deveni infectat îndeaproape cu o persoană infectată.
Are o rudă apropiată aceste simptome? Ai călătorit într-o țară "riscantă"? Dacă nu sunteți sigur, anunțați imediat medicul. Dacă consideră necesar, vă va oferi o examinare. Cu un tratament adaptat, tuberculoza este o boală care poate fi vindecată.
Examinarea pacientului
Într-o examinare clinică a pacientului, medicul acordă o atenție specială scăderii în greutate, verificării ganglionilor limfatici, încălcării amplitudinii mișcării pieptului în timpul respirației. Desigur, primele metode de detectare a tuberculozei nu sunt complet fiabile. Pentru a asigura dezvoltarea bolii, este necesar să se efectueze alte teste. Dar aceste două etape determină necesitatea de a se referi pacientului la un examen special. Pentru ei, este deja posibil să se formeze aproximativ o imagine clinică și să se prezinte o ipoteză despre prezența bolii.
Pentru mai multe informații, consultați sau comandați noua broșură "Tuberculoza poate influența mine". Tuberculoza este o infecție bacteriană care se răspândește foarte mult în momentul apariției unui focar. Singura modalitate de a preveni acest lucru este prin vaccin.
Din păcate, există o creștere, mai ales în orașele mari. Cazurile de tuberculoză pulmonară rămân relativ numeroase. Aceasta este o baghetă mică, bacilul Koch sau bacilul tuberculos, care este sursa acestei boli teribile. Chiar dacă nu rezistă căldurii și a luminii, acest stick nu este numai rezistent la efectele aerului în aer liber, ci și foarte schimbător.
Studiu special
Dacă în timpul examinării pacientului în primele două etape au existat suspiciuni de tuberculoză, vor fi necesare mai multe studii pentru a stabili un diagnostic precis. La adulți, screening-ul pentru tuberculoză necesită un test de diagnosticare cu raze X. În imaginile ei poți determina prezența leziunilor în plămâni. Dacă sunt prezenți, pacientul este trimis pentru o examinare suplimentară, care va dezvălui forma bolii, rezistența infecției la medicamente antibacteriene. Apoi ia dat tratament.
Tuberculoza: Care sunt modalitățile de infectare?
Când un copil este infectat, acesta este cea mai mare parte o infecție primară. Probabil a inhalat bagheta lui Koch. Câteva picături de saliva, expulzate, sunt suficiente pentru ao polua. Poluarea devine inevitabilă atunci când copilul trăiește cu o persoană bolnavă. De aceea întregul anturaj al copilului trebuie examinat în timpul infecției cu infecția primară. Pentru că este important să știți cine este responsabil pentru această poluare.
Contaminarea între copii rămâne foarte rară. Când un copil este infectat, bacilul intră în corp și intră adesea în alveolele plămânilor. Acolo se înmulțește pentru câteva zile înainte de contaminarea întregului corp. Corpul începe să-și dezvolte propria apărare după două-trei săptămâni. Acestea vor bloca dezvoltarea bacilului Koch. Aceasta se numește faza primară a bolii, care rămâne inactivă pentru o perioadă nedeterminată de 2, 5 sau 10 ani, în funcție de violența infecției.
Diagnosticul implică un test Mantoux. Prin reacția sa, puteți determina prezența bolii. Deși această metodă nu este complet sigură. Reacția poate fi fals pozitivă sau fals negativă. Dacă, după testul Mantoux, medicii erau încă suspiciosi în legătură cu dezvoltarea infecției în corpul copiilor, o fac din nou. Dacă confirmă prezența procesului patologic, copilul este trimis pentru cercetare suplimentară în dispensarul TB.
Dar odată sau în continuare, bacilul va deveni din nou activ și se va arăta: poate fi tuberculoză secundară, care va cauza pleurezie sau meningită sau tuberculoză pulmonară terțiară sau oase. Infecția primară este adesea însoțită de conjunctivită și leziuni dermatologice specifice.
Simptomele tuberculozei sunt destul de frecvente: copilul febril, obosit, mănâncă puțin, are o tuse grasă. Aceste simptome ar trebui să vă avertizeze dacă copilul nu a fost vaccinat. Examinarea dermică - foarte eficient definirea tuberculozei și limitarea răspândirii tuberculozei. Acest test de tuberculină permite copilului să aibă o reacție pozitivă în orice moment, chiar dacă copilul este febril.
Aceste metode de diagnosticare a tuberculozei sunt intermediare. Pe ele este deja posibil să se tragă unele concluzii, dar este imposibil să se stabilească un diagnostic exact. Pentru a verifica în sfârșit prezența bolii, va trebui să efectuați un alt studiu. Se referă la diagnosticul de laborator tuberculoză: teste de spută, sânge și urină.
Atunci când un copil este diagnosticat cu tuberculoză, este necesar să se efectueze o examinare completă, inclusiv radiologia plămânilor, testele sanguine, examinările clinice și radiologice ale copilului. Toate mediile vor fi, de asemenea, revizuite sau chiar prelucrate, dacă este necesar. Tratamentul trebuie să fie energic. Astăzi, rezultatele sunt foarte pozitive: primele medicamente anti-tuberculoză, descoperite cu cincizeci de ani în urmă, oferă rezultate bune de vindecare. Chimioterapia poate fi prescrisă și este foarte eficientă.
Ce este tuberculoza la copii?
Tuberculoza este o boală care este transmisă prin aer cauzată de o bacterie: bacilul Koch. În primul rând atacă plămânii copilului, dar poate penetra și alte organe. În fiecare an există foarte puțini copii în Franța. Tuberculoza este o boală infecțioasă infecțioasă provocată de o bacterie: bacilul Koch. Tuberculoza este localizată în principal în plămâni. Copilul are tuse, scuipat, febra moderata, este foarte obosit si isi pierde apetitul. Dar tuberculoza poate ataca, de asemenea, inima, sistemul urinar, oasele sau cauza meningitei.
Examinarea cu raze X
Cel mai mult metoda exactă Diagnosticul la adulți este detectarea tuberculozei în timpul examinării cu raze X. În cazul dezvoltării procesului patologic în imagini vor fi vizibile sigilii și întunecate. În ceea ce privește umbrele, o atenție deosebită ar trebui acordată numărului, dimensiunii, formei, conturului, intensității, structurii, localizării. În plus, importanța este schimbarea modelului pulmonar. Umbrele pot fuziona sau pot avea contururi clare.
Tuberculoza se transmite prin tractul respirator. După respirația bacteriilor emise de o persoană infectată, copilul va fi infectat cu infecția primară. Bacteriile tuberculozei se vor multiplica în plămâni și vor provoca o leziune denumită chancre pulmonar. Sistemul său imunitar, pe care îl ajută vaccinul, va lupta împotriva bolii. De nouă ori din zece, această infecție primară se va dezvolta spre tratamentul final. În cazuri rare, bacteriile se vor multiplica și pot ajunge la mai multe organe, cum ar fi plămânii, rinichii, oasele sau creierul.
Imaginile radiografice pot determina următoarele grade de deteriorare:
- minim (leziuni mici, semne de dezintegrare sunt absente);
- moderat pronunțat (apar mici modificări care nu depășesc un pulmonar în volum);
- pronunțată (volumul leziunilor este mare).
Testul Mantoux
Detectarea tuberculozei, de obicei la copii, are loc cu ajutorul testului Mantoux. Esența sa constă în faptul că antigenele patogene sunt injectate sub piele. Astfel, testul Mantoux provoacă o reacție dacă o infecție tuberculoasă este prezentă în organism. În acest caz, locul injectării este umflat, roșu și inflamat.
Aceasta este o boală de tuberculoză sau tuberculoză activă. Infecția tuberculoasă primară la sugari trece de obicei neobservată, simptomele nu sunt foarte marcate în majoritatea cazurilor. Dar dacă aveți dubii sau dacă știți că copilul sa adresat unei persoane cu tuberculoză, ar trebui să vedeți un doctor. Dacă se presupune, el va prescrie o radiografie toracică pentru chancre pulmonar și un test de tuberculină intradermic. Acest test constă într-o injecție de bacili tuberculoși, care, dacă este pozitivă, va provoca o etanșare cu un diametru mai mare de 5 mm.
Tuberculina, care este injectată sub piele în timpul testului Mantoux, este obținută din bastoanele Koch distruse.
Ele sunt agentul cauzator de tuberculoză. Testul Mantoux se face de obicei în antebraț. Corpul recunoaște tuberculina ca o infecție. În cazul în care imunitatea este familiarizată cu acesta, apare un centru de inflamație la locul injectării.
O altă opțiune este studiul Pirke. Esența sa constă în aplicarea pe piele a tuberculinei. Substanța însăși este sigură, deci nu este capabilă să dăuneze unei persoane. Dar tuberculina este foarte alergenică, datorită căreia este capabilă să provoace reacții adecvate.
Aceasta poate duce, de asemenea, la faptul că bacteria tuberculozei poate fi detectată în sputa copilului dacă suspectează boala tuberculozei. Apoi va efectua alte studii, în special neurologice, pentru a afla dacă bacteriile s-au răspândit.
Tuberculoza este cauzată de o bacterie, deci trebuie tratată cu antibiotice. Tratamentul este destul de greu și lung. Tuberculoza este tratată cu o combinație de patru antibiotice diferite timp de șase luni. Dacă un copil are tuberculoză, atunci va fi necesar să se ia în considerare tratarea întregii familii. Tuberculoza este foarte contagioasă deoarece este transmisă prin aer.
 Înainte ca rezultatul testului Mantoux să fie evaluat, este interzisă influențarea locului de injectare în orice mod posibil. Astfel, nu poate fi umezit, zgâriat și, de asemenea, lubrifiat cu preparate strălucitoare verde, iod și alte preparate antiseptice. Nu se recomandă aplicarea unui bandaj și a unor bandaje pe care unii părinți le practică, astfel încât copilul să nu atingă locul de injectare. Toate acestea pot afecta negativ rezultatele și pot duce la un diagnostic inexact.
Înainte ca rezultatul testului Mantoux să fie evaluat, este interzisă influențarea locului de injectare în orice mod posibil. Astfel, nu poate fi umezit, zgâriat și, de asemenea, lubrifiat cu preparate strălucitoare verde, iod și alte preparate antiseptice. Nu se recomandă aplicarea unui bandaj și a unor bandaje pe care unii părinți le practică, astfel încât copilul să nu atingă locul de injectare. Toate acestea pot afecta negativ rezultatele și pot duce la un diagnostic inexact.
Cea mai bună prevenire este vaccinul. Puteți vaccina un copil după o lună. După 3 luni, trebuie mai întâi să verificați dacă tuberculina nu a fost niciodată în contact cu tuberculoza. De ce este noul test important? Datele publicate arată că acest nou test bazat pe tehnologie moleculară reprezintă un pas înainte, parțial deoarece oferă rezultate rapide și este ușor de utilizat. Acesta este un aspect important, mai ales că medicamentele nu au făcut progrese în lupta împotriva tuberculozei în ultimii ani.
Contraindicații pentru Mantu
În ciuda inofensivității testului Mantoux, în unele cazuri nu este recomandat să o faceți. Contraindicațiile se referă la persoanele care suferă de boli de piele. În acest caz, injecția poate agrava boala dermatologică, ducând la exacerbarea acesteia. Nu utilizați această metodă de diagnostic în prezența bolilor infecțioase în formă acută și cronică. În acest caz, este permisă testarea la o lună după recuperare. Contraindicațiile sunt febră și diverse reacții alergice, precum și epilepsie.
Testul trece rapid și este de numai două ore. Testul utilizat în prezent se bazează pe o cultură laborioasă înainte de a da un diagnostic definitiv. Comparând cele două teste, cel nou are o sensibilitate de 90%, un nivel excelent în cazul diagnosticării rapide.
Un alt avantaj este că este ușor de utilizat. Deși se bazează pe tehnologie sofisticată, un tehnician de laborator poate învăța să-l practice cu două ore de antrenament. Probele de spută ale unui pacient se amestecă cu reactivul, se lasă timp de 15 minute și apoi se introduc în dispozitiv. Două ore mai târziu dă un rezultat pozitiv sau negativ. Acest proces necesită puțină manipulare, astfel încât riscul de infectare este minimizat, iar eroarea în interpretarea rezultatelor este practic absentă. Acestea sunt cele două informații principale pentru stabilirea strategiei de tratament a unui pacient.
Pentru a evita inexactități la conducerea Mantoux, se recomandă să nu se pună în aceeași zi cu vaccinări. Mai mult, acest lucru se aplică oricărei vaccinări. În cazul în care vaccinările au fost încă efectuate înainte de introducerea tuberculinei, nu vă așteptați la rezultate rapide. Cel mai probabil, acestea vor fi primite numai după șase săptămâni. Este necesar să spun câteva cuvinte despre lucrul principal. Unii părinți presupun în mod eronat că testul de tuberculină subcutanat asigură imunitatea. O astfel de afirmație este fundamental greșită. Eșantionul este singura metodă de cercetare pentru prezența acestei boli. În nici un caz nu va înlocui vaccinul BCG.
De ce să diagnosticați repede rapid? Pentru unii pacienți cu instrumentele existente, este nevoie de trei luni pentru a avea un diagnostic definitiv. Aceasta înseamnă că medicii ar trebui să prescrie terapie fără a confirma boala pacientului - terapie care nu este întotdeauna adecvată.
Prin urmare, un timp de diagnosticare prea lung poate fi fatal pentru pacient. Într-un studiu recent, unii pacienți din KwaZulu Natal, o provincie din Africa de Sud, au murit înainte de a primi rezultatul testului - și aproximativ 16 zile după ce a fost prelevat eșantionul de spută.
Colectarea sputei
Diagnosticul clinic al tuberculozei implică analiza sputei, care este separată la tuse. Calitatea rezultatului depinde în mare măsură de respectarea regulilor la colectare. Există mai multe dintre ele:
- sputa trebuie colectată într-un recipient steril, eliberat de un medic special în acest scop;
- înainte de colectare este recomandat să clătiți bine gura cu apă caldă, periați dinții (particulele alimentare nu trebuie să intre în spută);
- colectarea se face pe stomacul gol, neapărat dimineața, deoarece în acest moment acumularea este maximă;
- sputa trebuie să intre în recipient, nu în salivă (conținutul poate fi determinat prin consistență și culoare);
Când pregătirile de bază sunt finalizate, puteți trece la procesul propriu-zis. Primele două respirații adânci sunt efectuate cu reținerea respirației. După aceea, respirați profund și expirați aerul cu forța. Apoi, merită să respirați și să tuseți din nou. Apoi, recipientul este prezentat în gură și sputa este scuipată în el. Capacitatea trebuie inchisa imediat cu un capac. Dacă conținutul tusei nu este separat, ar trebui să bateți pumnul pe piept. O altă opțiune este inhalarea apei calde, care a adăugat o lingură de bicarbonat de sodiu.
În general, dacă timpul de așteptare pentru începerea tratamentului este prea lung, unii pacienți nu se întorc la clinică pentru tratament. Bineînțeles, am comandat un număr de dispozitive care sunt deja prezente în proiectele noastre în țări precum Kenya, Malawi, Cambodgia, Columbia și Abhazia. În lunile următoare, sperăm să vedem cum funcționează acest test în condițiile în care ne desfășurăm activitatea. Care este, de exemplu, expunerea la factorii de mediu cum ar fi căldura, umiditatea și praful? Am nevoie de instalarea aparatelor de aer condiționat în unele laboratoare?
Cum să organizați, de exemplu, stocarea suporturilor de testare și eliminarea deșeurilor? Aceasta este o serie de întrebări pe care trebuie să le răspundem, pe lângă rezolvarea unor aspecte logistice și organizaționale, înainte de a începe evaluarea impactului utilizării unui test pentru identificarea bolii și tratarea pacienților.
Examinarea sputei
 În primul rând, cultura sputei este considerată cu atenție. Dacă o persoană are, poate să aibă urme de sânge în mucusul care este vărsat la tuse. Apoi se efectuează examinarea bacterioscopică - semanarea colorată este examinată sub microscop. Prin frotiuri se poate determina prezența infecției în organism la adulți și copii. Semănarea poate conține fibre elastice sau coralice, particule calcaroase. Pentru a detecta tuberculoza mycobacterium, sputa este supusă unor cercetări repetate. Uneori, o examinare cu raze X nu arată procese patologice care apar în plămâni, iar semănarea indică prezența lor.
În primul rând, cultura sputei este considerată cu atenție. Dacă o persoană are, poate să aibă urme de sânge în mucusul care este vărsat la tuse. Apoi se efectuează examinarea bacterioscopică - semanarea colorată este examinată sub microscop. Prin frotiuri se poate determina prezența infecției în organism la adulți și copii. Semănarea poate conține fibre elastice sau coralice, particule calcaroase. Pentru a detecta tuberculoza mycobacterium, sputa este supusă unor cercetări repetate. Uneori, o examinare cu raze X nu arată procese patologice care apar în plămâni, iar semănarea indică prezența lor.
O parte a acestei întrebări este, în esență, modul în care aceasta ar trebui evaluată. Am dezvoltat algoritmi de diagnoză pe care trebuie să le testăm. Testul trebuie utilizat cât mai eficient posibil pentru a găsi rapid pacienții bolnavi, dar fără exces.
Testul "perfect" pentru tuberculoză este ceva care poate fi folosit oriunde, în imediata apropiere a pacienților, atât în satele mici, cât și în clinicile de ambulatoriu. Și acest lucru nu se aplică testului curent. Având în vedere acest lucru, se pare că este posibil să se utilizeze în afara laboratoarelor de referință principale și, aparent, poate fi livrat la nivelul districtului, mai aproape de pacienți. Acesta este un mare pas înainte.
Esența metodei bacteriologice este că materialul supus investigației este însămânțat pe medii nutritive. Înainte de aceasta, sputa este tratată pentru a preveni creșterea microflorei nespecifice. Semănatul se efectuează pe mediu nutritiv solid, lichid sau semi-lichid. Uneori, micobacteriile, determinate de această analiză, nu cresc în aceste condiții. Motivul pentru aceasta este pierderea capacității de reproducere, care a avut loc sub influența drogurilor.
În plus, este utilizată o metodă biologică de cercetare a sputei pentru tuberculoză - esența ei constă în infectarea animalelor cu conținutul mucus al plămânilor pacientului. Pentru aceasta, de obicei se folosesc cobai, care exprimă o sensibilitate ridicată la micobacteriile acestei boli.
Mai recent, metoda bacteriologică a fost considerată cea mai fiabilă, însă oamenii de știință au descoperit că Mycobacterium tuberculosis, care se află în cultura sputei, poate crește pe medii nutritive, dar nu afectează animalele. Este vorba despre pierderea capacității de infectare. Astfel, pentru a obține un rezultat fiabil, se recomandă investigarea semințelor prin mai multe metode.
bronhoscopie
Dacă colectarea sputei nu poate fi efectuată independent, este folosită bronhoscopia. Esența metodei este de a folosi un dispozitiv special numit bronhoscop, care prin gura sau cavitatea nazală pătrunde în bronhii. Un astfel de studiu este efectuat pe stomacul gol. Acest lucru evită intrarea particulelor alimentare în tractul respirator, în cazul în care există o tuse sau o înțepătură.
Înainte de efectuarea unui studiu, pacientul este examinat de un medic. Dacă este necesar, se vor prescrie sedative. Procedura se efectuează sub anestezie locală la adulți și anestezie generală la copii.
Test de sânge
 Cum se recunoaște tuberculoza în sângele pacientului? Odată cu înfrângerea acestei boli, apar mici modificări. La pacienții cu un proces patologic comun, precum și la intoxicații severe, se determină anemia. Cu exacerbările bolii, indicatorul ESR (rata de sedimentare a eritrocitelor) crește. Acest lucru modifică numărul de leucocite, care contribuie, de asemenea, la defalcarea țesutului pulmonar.
Cum se recunoaște tuberculoza în sângele pacientului? Odată cu înfrângerea acestei boli, apar mici modificări. La pacienții cu un proces patologic comun, precum și la intoxicații severe, se determină anemia. Cu exacerbările bolii, indicatorul ESR (rata de sedimentare a eritrocitelor) crește. Acest lucru modifică numărul de leucocite, care contribuie, de asemenea, la defalcarea țesutului pulmonar.
Analiza biochimică a sângelui arată un conținut ridicat de proteine, acid uric, colesterol, cupru. Este demn de remarcat faptul că toți acești indicatori nu indică neapărat tuberculoza. Este posibil ca o altă boală infecțioasă să se dezvolte în organism. Prin urmare, se recomandă efectuarea unui diagnostic cuprinzător.
Testarea urinei
De obicei, analiza urinei nu este capabilă să detecteze tuberculoza la adulți și copii. O metodă mai precisă de diagnosticare este cultura sputei sau testul Mantoux. Dar pentru a compila o imagine completă este necesar să o țineți. Uneori analizele de urină dezvăluie complicații destul de grave. Dacă rinichii sunt afectați, se determină o cantitate mare de proteine, eritrocite, leucocite.
Diaskintest
Această metodă de diagnosticare este nouă. Acesta vă permite să determinați cu precizie tuberculoza, precum și pentru a verifica eficacitatea terapiei. Esența metodei este de a evalua răspunsul organismului la două tipuri de proteine, care sunt prezente numai în tija Koch. Injecția este efectuată și apoi rezultatul este verificat. Dacă roșeața la locul de injectare sa extins cu 5 mm sau mai mult, testul este considerat pozitiv. Aceasta înseamnă că pacientul este infectat.
Recent, o creștere a incidenței tuberculozei a crescut inexorabil.
În acest sens, merită să ne gândim la mijloacele de protecție împotriva unei astfel de boli periculoase. Fiecare persoană, începând cu vârsta de 18 ani, trebuie să efectueze un examen medical anual cu un examen cu raze X. Doar în acest mod devine posibilă dezvoltarea și tratamentul în timp util. Dacă bănuiți prezența bolii, este necesar să consultați urgent medicul, să treceți toate testele necesare (spută, sânge, urină). Atunci când se prescrie un tratament, nu este util să o întrerupeți, deoarece are consecințe negative. Tuberculoza este o boală periculoasă, poate duce la moarte.
TUBERCULOZA DIAGNOSTICĂ LA COPII
AND TEENAGERS
Bogdanova E.V., Kiselevich OK
Departamentul de Ftiziopulmonologie, Universitatea de Stat de Medicină din Rusia
Absența simptomelor clinice specifice și varietatea manifestărilor clinice de tuberculoză la copii creează dificultăți semnificative în diagnosticul bolii. Prin urmare, condiția principală pentru diagnosticarea în timp util a tuberculozei este o examinare cuprinzătoare a pacientului, care este efectuată de un medic TB.
Identificarea copiilor care au nevoie de consultare cu un medic ftiziolog este efectuată de pediatrii din rețeaua medicală generală la locurile de muncă și în spitale. Un pediatru trebuie să cunoască grupurile de risc pentru tuberculoză la copii și adolescenți. Copiii și adolescenții din aceste grupuri trebuie trimise în timp util pentru a se consulta cu un specialist în TBC. În plus, pediatrul trebuie să se ocupe de diagnosticul diferențial al tuberculozei și al altor boli.
Diagnosticul leziunilor tuberculoase la copii este dificil. Manifestările clinice sunt diverse, dar nu au caracteristici strict specifice. Tuberculoza la copii apare adesea sub măștile diferitelor boli - ARVI, bronșită etc.
Pentru a diagnostica tuberculoza, medicul TB foloseste un set de metode de examinare obligatorie - Minim de diagnosticare obligatorie (ODM) care include:
1. Colectarea anamnezei: identificarea sursei și modalităților de infectare a unui copil MBT, identificarea factorilor medicali și sociali adversi, evaluarea dinamicii sensibilității la tuberculină într-un test Mantoux cu 2TE PPD-L;
2. Identificați reclamațiile. O atenție deosebită este acordată plângerilor privind apetitul proast, somnul neliniștit, oboseala, iritabilitatea, în rândul elevilor - la scăderea memoriei, atenției, deteriorării performanței, durerilor de cap; creșterea temperaturii, etc;
3. Metode de inspecție și examinare fizică;
1) Examinarea cu raze X permite vizualizarea modificărilor la nivelul plămânilor și / sau a ganglionilor limfatici intrathoracici, caracteristice diferitelor forme de tuberculoză. În acest scop, efectuați o radiografie a pieptului în proiecții laterale și laterale, tomografie a zonei afectate;
2) Un test de sânge vă permite să identificați anumite modificări. Cu tuberculoză activă, adesea există o combinație de anemie și limfopenie, cu tuberculoză complicată - leucocitoză, schimbare la stânga, monocitoză, rată de sedimentare a eritrocitelor accelerate.
3) Analiza urinei. Modificările din analize nu sunt specifice, dar în combinație cu alte semne confirmă activitatea procesului de tuberculoză.
4) Examinarea sputei, frotiu din partea din spate a faringelui pentru a detecta biroul se face de cel puțin 3 ori în decurs de 3 zile;
5) Diagnostic individual de tuberculină (testul de zgâriere a pielii, test Mantoux cu diluții tuberculine, test Koch în spital) - în funcție de indicații.
Sunt 2 criteriile patognomonice tuberculos:
I. Agentul cauzator de tuberculoză este tuberculoza microbacteriană (MBT).
Detectarea MBT în material de la pacient indică specificitatea procesului patologic în corpul pacientului.
Alegerea materialului pentru studiu depinde de forma clinică a tuberculozei, de faza procesului de tuberculoză, de vârsta pacientului. Cel mai frecvent studiat spută, apă de spălare a bronhiilor și a stomacului, fecale, urină, biopsie și material chirurgical, exudat pleural, etc.
Aplicați următoarele metode de cercetare microbiologică:
1) Metoda bacteriostopică :
Examenul bacterioscopic este cea mai rapidă, mai ușoară și mai ieftină metodă de detectare a micobacteriilor rezistente la acid. Cu toate acestea, metoda bacterioscopică permite detectarea micobacteriilor cu un conținut de nu mai puțin de 5000-10000 pentru 1 ml din materialul studiat. Detectarea microscopică a micobacteriilor rezistente la acid previne diferențierea patogenului de tuberculoză de micobacterii atipice și saprofite.
2) Metoda culturii (însămânțarea pe medii nutritive) permite detectarea MBT în prezența a câteva zeci de celule microbiene în 1 ml din materialul de testare.
Cu toate acestea, creșterea culturii biroului pe un mediu nutritiv solid apare o perioadă lungă de timp - 2-3 luni. În prezent, au fost obținute medii nutritive lichide, în care MBT crește în decurs de 10-14 zile. O importanță deosebită este evaluarea cantitativă a contaminării materialului studiat, care ne permite să estimăm gravitatea procesului, prognosticul său și să determinăm metodele de tratament. Metoda culturală permite diferențierea MBT de alte tipuri de micobacterii și determinarea sensibilității / rezistenței medicamentoase a Oficiului la medicamentele împotriva tuberculozei.
3) Metoda biologică - infecție a animalelor de laborator (în special cobai sensibili). Metoda este extrem de sensibilă, deoarece vă permite obținerea unui rezultat pozitiv dacă materialul studiat conține chiar micobacterii unice (1-5). Durata studiului este de 1,5-2 luni. Această metodă poate fi utilizată numai în laboratoarele institutelor de cercetare federale.
Fiecare dintre metodele utilizate are propria sa metodă fețe pozitive și anumite restricții.
Diagnosticul suplimentar și testele de diagnostic diferențial pentru tuberculoză sunt studii imunologice și metode biologice moleculare. Aceste metode vă permit să identificați agentul cauzator de tuberculoză, reducând în același timp viabilitatea acestuia. Metodele imunologice permit evaluarea reactivității pacientului, identificarea activității procesului tuberculos, monitorizarea eficacității tratamentului, determinarea necesității tratamentului chirurgical, prezicerea dinamicii ulterioare a unui proces specific.
§ determinarea antigenelor MBT și a anticorpilor la agentul cauzal de tuberculoză prin testul imunologic enzimatic (ELISA);
§ determinarea ADN-ului tuberculozei mycobacterium prin reacția în lanț a polimerazei (PCR).
II . Elementele de granulom tuberculos, detectate prin metode histocitologice în materialul studiat.
O reacție inflamatorie protectoare este formată în jurul focarului necrozei cauzate de MBT: un arbore de celule epiteliale, celule gigante Pirogov-Langhans, o acumulare de limfocite.
Posibilitatea cercetării morfologice este asociată cu anumite dificultăți, deoarece în diverse cazuri clinice de tuberculoză la copii, materialul patologic pentru cercetare poate să nu fie disponibil.
Prin urmare, pentru diagnosticarea precoce și corectă a bolii la copii, evaluarea unui complex de date de laborator cu raze X joacă un rol major.
Principalele metode de detectare a tuberculozei la copii și adolescenți
În prezent, detectarea tuberculozei la copii și adolescenți este posibilă prin următoarele metode:
oDiagnosticul de tuberculină în masă . Un test Mantoux cu 2 Tu PPD-L este utilizat ca test de screening în masă.
Diagnosticul de tuberculină în masă vizează:
Detectarea precoce a tuberculozei la copii și adolescenți;
Studiul infecției Oficiului și riscul anual de infecție primară.
Testele de tuberculină nu permit evaluarea intensității imunității anti-tuberculozei.
La consultarea ftihiatrului îi trimit copiii grupuri de risc privind dezvoltarea tuberculozei. Grupurile de risc includ:
1. Pentru prima dată infectate de birou. Faptul de infecție primară este stabilit prin "întoarcerea" reacției tuberculinei.
2. Persoanele infectate cu sensibilitate hiperergică la tuberculină, care este determinată de mărimea infiltratului de 17 mm sau mai mult, prezența reacțiilor necrozante veziculoase la locul administrării intradermice de tuberculină.
3. Persoanele infectate cu o creștere a sensibilității la tuberculină. Creșterea sensibilității la tuberculină se determină prin creșterea dimensiunii infiltratului cu 6 mm sau mai mult față de anul precedent.
4. Persoanele cu etiologie neclară a alergiei la tuberculină - dacă în acest moment nu este posibilă rezolvarea problemei cauzei unei reacții pozitive la tuberculină (post-vaccin? Infecțioasă?). Nu există criterii absolute pentru diagnosticul diferențial al alergiilor post-vaccinare și tuberculinelor infecțioase. Adesea, problema naturii reacției este rezolvată de un ftihiatru în observație dinamică. Pe lângă mărimea infiltratului, se ia în considerare și aprecierea caracteristicilor sale de calitate: intensitatea culorii, claritatea contururilor, perioada de conservare a pigmentării după dispariția infiltratului.
5. Persoanele infectate de birou dacă testul Mantoux cu 2 Tu PPD-L a fost efectuat neregulat. În acest grup, o atenție deosebită trebuie acordată copiilor și adolescenților frecvent bolnavi și celor care suferă de boli concomitente.
oExaminarea în timp util a copiilor aflați în contact cu pacientul tuberculoza.
O atenție deosebită trebuie acordată identificării sursei de infectare a copiilor cu Mycobacterium tuberculosis. Modalitățile de infectare la copii și adolescenți depind de natura sursei de infecție.
1. Calea aerogenă este contactul cu o persoană care suferă de tuberculoză, în special bacterioplastică. În acest caz, se produce o infecție.M. tuberculoza.
2. Calea alimentară este utilizarea laptelui infectat și a produselor lactate netratate termic de la animalele care suferă de tuberculoză. Infecția M. se produce.bovis.
3. Calea de contact - când MBT penetrează prin pielea și mucoasele deteriorate, se produce leziunea primară locală a acestor organe.
4. Calea transplacentară este rară. Un rol important îl joacă afectarea placentei - atât a tuberculozei, cât și a rănirii în timpul nașterii. MBT pătrunde prin vena ombilicală în făt, se află în principal în ficat, afectând eventual ganglionii limfatici portal. O leziune primară poate apărea în plămâni și în alte organe în timpul aspirației și ingestiei unui lichid amniotic infectat.
În majoritatea cazurilor, copiii, în special cei de vârstă precoce și preșcolară, sunt infectați cu OIM în familie. Pericolul unei vetre de familie de infectare cu tuberculoză este cauzată nu numai de masivitatea însămânțării, ci și de durata acesteia. Având un copil din primele luni de viață în contact cu o tuberculoză bolnavă în cele mai multe cazuri duce la dezvoltarea bolii. De regulă, în aceste cazuri, copiii dezvoltă forme generalizate, complicate de tuberculoză.
Dacă un pacient cu tuberculoză este identificat în familie, contactul este deconectat imediat. Copilul este trimis pentru consultație medicului ftihiatru pentru examinare în decurs de 7-10 zile (ODM). Pentru copii, cea mai importantă măsură preventivă este de a preveni contactul cu un pacient cu tuberculoză.
oExaminarea atunci când se ocupă de simptomele bolii.
Manifestările inițiale ale procesului tuberculos sunt limitate: pierderea poftei de mâncare, greutatea corporală, oboseala, iritabilitatea, ocazional creșterea temperaturii până la numerele subfungiale etc.
Copiii mici devin chinuitori, capricios, dormind neliniștitor. La copiii din această grupă de vârstă, apetitul și scăderea în greutate sunt deosebit de vizibile.
copii vârstă preșcolară obosit repede în timpul jocurilor, există transpirații, ocazional - simptome dispeptice, dureri abdominale.
Reducerea performanțelor școlare, a memoriei și a atenției scade. Copiii se plâng de oboseală, dureri de cap frecvente și, uneori, durerile care trec rapid în mușchi și articulații.
Simptomele de intoxicare reflectă tulburări ale sistemului nervos cauzate de efectele toxice asupra sistemului nervos al Mycobacterium tuberculosis.
Schimbarea temperaturii la copiii cu tuberculoză este foarte diversă. Cel mai adesea este subfebrilă. În același timp, tuberculoza activă poate apărea cu o temperatură normală sau febrilă. Uneori există fluctuații semnificative ale temperaturii dimineața și seara.
Tusea apare cu un curs complicat de tuberculoză la copii. La debutul bolii, tusea nu este simptomul principal.
Se observă manifestări clinice puternice ale bolii la pacienții cu forme comune și cu un curs complicat de tuberculoză. Dar simptomele patognomonice clinice ale tuberculozei nu există. Prin urmare, diagnosticarea în timp util a procesului de tuberculoză este posibilă numai cu o evaluare cuprinzătoare a datelor anamnestice, a datelor din cercetarea obiectivă, diagnosticul de tuberculină, metodele de laborator de cercetare.
oExaminare fluorografică profilactică.
Examinările medicale preventive fluorografice sunt efectuate de adolescenți în vârstă de 15 și 17 ani. În absența datelor privind examinările preventive la aceste vârste, se efectuează o examinare fluorografică extraordinară.
Dacă se constată modificări pe fotofluorogramă, pacientul este examinat temeinic de un ftihiatru. Pentru a face acest lucru, utilizați minimul de diagnosticare obligatorie (ODM).
Caracteristicile cursului de tuberculoză la copiii mici
determinată de reactivitatea și rezistența corpului copilului, precum și de caracteristicile sale anatomice și fiziologice.
Mecanisme de rezistență naturală nou-născutul se află într-o stare de deficiență fiziologică. Nou-nascuti marcate:
- activitate scăzută fagocitară a leucocitelor;
Activitate scăzută de migrare a celulelor mononucleare și a leucocitelor. Motivul pentru aceasta este formarea redusă a factorilor chemotactici serici și o eliberare crescută a factorului inhibitor prin limfocitele din sânge. Acești factori sunt legați de capacitatea ușoară a pielii noilor născuți de a dezvolta un răspuns inflamator;
- faza de absorbție a fagocitoză este bine definită, faza digestivă se situează cu mult în urma fazei de absorbție;
- lipsa factorilor umorali ai rezistenței naturale. Factorii umorali ai rezistenței naturale (complement, lizozim, properdin etc.) duc la distrugerea extracelulară a micobacteriilor. Deficiența principalelor componente ale complementului (C3 și C5) contribuie la formarea insuficientă a factorilor chemotactici în ser și la activitatea bactericidă insuficientă. Lizozima are proprietatea de a lăsa bacteriile. Nivelul său în serul de nou-născuți este mai mare decât la adulți, dar după 7 zile scade până la nivelul din serul mamei. Activitatea bactericidă a activității se manifestă numai în combinație cu ioni de complement și magneziu.
Factorii de protecție nespecifici joacă rolul principal de protecție până în perioada de maturare a mecanismelor imunitare specifice.
Formarea reactivității imunologice corpul copilului are loc la momente diferite:
- imaturitatea funcțională a sistemelor de limfocite T și B. Funcționarea limfocitelor T începe la făt cu vârste cuprinse între 9 și 15 săptămâni, dar reacțiile de hipersensibilitate de tip întârziat ating dezvoltarea completă până la sfârșitul primului an de viață. Astfel, limfocitele T ale fătului și ale nou-născutului nu sunt îndeajuns de mature. Numărul de limfocite B la nou-născuți este apropiat de valoarea la adulți, dar producția de anticorpi este minimă sau absentă. Funcționarea limfocitelor B începe și se îmbunătățește în continuare în perioada postnatală. Când infecția intrauterină are loc la educațieIgM celulele fetale. În serul de nou-născuți lipseșteIgA , cantitatea sa crește până la sfârșitul unui an de viață și atinge nivelul adulților cu numai 8-15 ani.IgG la un copil nou-născut, este matern, iar în primele 6 luni de viață a copilului, are loc catabolismul și scăderea nivelului.IgG apare doar la a 6-a săptămână de viață a copilului, iar numărul acestuia crește cu vârsta de 5-15 ani. Astfel, un nou-născut este incapabil să primească un răspuns umoral specific.
Copilul nou-născut are o deficiență în funcțiile sistemelor T și B ale limfocitelor, o scădere a rezistenței nespecifice. Acești factori joacă un rol în modelarea mecanismelor de imunitate la tuberculoză. Infecția cu tuberculoză, la rândul său, cu dezvoltarea bolii schimbă funcționarea sistemului imunitar.
La copiii prematuri, există o lipsă considerabilă de factori de rezistență naturală. Imunodeficiența în perioada prematurității este lungă și durează până la 5 ani de viață.
Cursul advers al infecției cu tuberculoză este favorizat de particularitățile organelor respiratorii la copiii mici, datorită structura anatomică și fiziologică:
- îngustarea relativă, mărimea mică și diferențierea funcțională insuficientă a sistemului de conducere a aerului conduc la o deteriorare a ventilației plămânilor și contribuie la sedimentarea microorganismelor;
- caracteristicile sistemului limfatic;
- un număr insuficient de glande mucoase în mucoasa bronșică, ceea ce duce la uscarea relativă a acesteia și face dificilă evacuarea substanțelor străine, inclusiv a microorganismelor;
- acini are o structură primitivă, slabă în fibre elastice, care reduce debitul de aer și favorizează sedimentarea microorganismelor;
- o cantitate insuficientă de agent tensioactiv creează condiții pentru dezvoltarea unor modificări inflamatorii specifice și nespecifice în plămâni, contribuie la dezvoltarea atelectazelor;
Consecința acestor trăsături la copiii mici este o leziune masivă a țesutului limfoid, o tendință de generalizare a procesului tuberculos, tendința de a produce necroza cauzală în organele afectate.
Caracteristicile cursului de tuberculoză în adolescență sunt determinate de:
- activitate sporită a proceselor metabolice, ceea ce duce la o imagine pronunțată a cursului morfologic și clinic al procesului tuberculozei;
- maturarea neuniformă a organelor și sistemelor individuale, care poate determina selectivitatea localizării leziunii;
- dezvoltarea rapidă și restructurarea sistemului neuroendocrin: la adolescenți, funcția glandei tiroide și a glandelor sexuale este îmbunătățită, raportul dintre procesele de excitație și inhibiție în sistemul nervos (predominarea procesului de excitație).
Acești factori afectează capacitățile de protecție și adaptare ale corpului unui adolescent, natura cursului imunologic, reacțiile inflamatorii și regenerarea și, în consecință, manifestările clinice și rezultatele bolii.