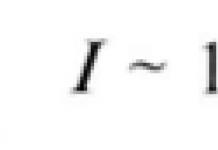Історія розвитку науки характеризується тривалою боротьбою конкуруючих гіпотез. Особливо активна боротьба в період, коли немає загальновизнаної теорії; тоді головна опора гіпотетичних ідей - проблема думок. І немає жодного сумніву, що кожна гіпотеза може бути просунута в результаті досліджень групи вчених, готових її прийняти і відстоювати на противагу конкуруючим настільки ж гіпотетичним поглядам. В результаті доводиться говорити, що на етапі свого становлення наукова теорія трансформується в закінчену форму в процесі аналітичного взаємодії вчених і розвитку фундаментальних наук.
Вивчаючи запропонований Джоном Сноу спосіб поширення холери в період його гіпотетичність і недоведеність збудника хвороби, автор даної роботи вважає за необхідне використовувати звіти самого Сноу, щоб показати неперевершену логіку аналітичного мислення, вміння формулювати мету і завдання, ставити і проводити експеримент, збирати інформацію, конструювати її і викладати.
Такий образ діяльності вченого і характер обізнаності, безумовно, визначають зміст і тон описуваних подій, але це ні в якому разі не є арифметичний аналіз, наприклад, хто, коли і при якому співвідношенні сил відстояв конкретне відкриття? Наука об'єктивно розвивається; розвивається плавно, з рідкісними періодами революційних сплесків, які радикально змінюють життя людства. Ми не знаємо, хто винайшов важіль, але це відкриття перевернуло світовий устрій. Теорія Н.Л.C. Карно (Carnot) і винахід П. Уайта (White) - новий поворот в історії людства - ера парових двигунів. Відкриття М. Фарадея (Faraday) і теорія Дж. Максвелла (Maxwell) - знову стрибок в історії людства, завдяки чому почалася ера електрики і т.д.
У XVII столітті люди вперше дізнаються про існування величезного світу мікроорганізмів, історія яких невіддільна від історії оптики. Тобто з відкриттям і удосконаленням мікроскопа були знайдені бактерії та найпростіші, які нерідко визначалися в організмі померлих від будь-якої хвороби, а лікарі і вчені починали бачити в них причини заразних хвороб. До середини XIX в. основні інфекційні хвороби стали відомі, відмінності між ними визначені, і ці клінічні ідеї в різних формах «витали в повітрі». Однак доказова роль мікробів у виникненні хвороб була отримана лише в роботах Л. Пастера і Р. Коха в 60-70-х рр. XIX століття, і то без загальної підтримки. Їх теза полягав у тому, що мікроб може бути визнаний збудником хвороби лише в тому випадку, якщо він завжди виявляється у хворих і не зустрічається у здорових людей і тварин. Друга частина цього положення сьогодні втратила своє абсолютне значення. Але ще до цих робіт спосіб поширення такого інфекційного захворювання, як холера був досліджений і блискуче доведено англійським лікарем Джоном Сноу (1813-1858).
Звичайно, величезну роль в розумінні досліджуваного захворювання мала науково доведена мікробна теорія, але до 1800 року холера (грец. Cholera, від єврейського chaul rah - погана хвороба, за Гіппократом - від rheo, текти) була відома в Європі, хоча існувала в Азії з незапятних часів. Початкові «відносини» людства з цією хворобою визначилися порівняно пізно - у XIX ст., Так як стало відомо, що вона існує в Індії, Китаї, Тибеті, Афганістані з XVIII в. і зустрічається не тільки там, а й в інших країнах світу, набуваючи ендемічний характер і збираючи всюди свою страшну данину. Але це ще не було серйозним ударом по людству. У XIX ст., Коли торговельні та політичні зв'язки між Азією і Заходом стали більш поширеними, а концентрація людей в містах різко зросла в результаті промислової революції, великі епідемії стали виникати в Європі і Америці.
Іншими шляхами проникнення холери служили звичайні паломництва мусульман до Мекки і континентальні торгові шляхи, що зв'язували Далекий Схід, азіатський південний схід і Європу. Багатолюдні населені пункти стали неймовірним скупченням всіляких нечистот і перетворювалися на суцільні вигрібні ями. Так, наприклад, випорожнення мільйонної столиці Росії, Петербурга, виливалися в Неву, з якої тут же водопровід-ні труби черпали питну воду для постачання петербурзького населення. Не дивно, що кожен новий приїжджий в Петербург захворів кишковою інфекцією.
Те ж саме відбувалося у Англії, і зокрема в Лондоні. В Англії епідемії холери відбулися в 1831-1849 і 1853-1854 рр. і були пов'язані з занесенням інфекції зараженими особами. Відразу ж після появи захворювання в Європі почалася організована боротьба проти неї, яка полягає в ізоляції і карантині. Незважаючи на це, наступ епідемій неможливо було запобігти. Правда, холера рідко давала більше 4% смертності. Наприклад, чума в XIV столітті вбила 25 млн чоловік - чверть населення Європи; в XVII столітті в Базелі (Швейцарія) від неї загинуло 22% городян, в XVIII столітті в Кенігсберзі - 25%.
У нескінченній кількості епідемій немає нічого дивного, так як в ті часи не були відомі збудники інфекційних захворювань, тобто невідома етіологія і, природно, патогенез, і таким чином не існувало нозології. І, як наслідок, не були розроблені основні принципи профілактики інфекційної патології. Не існувало вчення про сутність епідемічного процесу, що включає джерело збудника інфекції, механізми її передачі та ступінь сприйнятливості людей до тієї чи іншої інфекції. Більш глобально слід розуміти, що в ті часи ще не було науки, яка висвітлювала б всі аспекти проблеми і прокладала шлях практиці. А без цих умов не може бути відповідної медичної спеціальності.
Питання про те, як поширюється холера, був особливо важким, тобто не вирішеним. З одного боку, існувало багато фактів, які говорять про те, що холера передається при безпосередньому особистому контакті. Разом з тим мало місце безліч спостережень, при яких особи, які вступали в особистий контакт з хворим, наприклад лікарі, які не хворіли на, а спалахи епідемій виникали в місцях, віддалених один від одного на велику відстань.
Деякі фахівці бачили причину поширення холери в водопостачанні. Джон Сноу прийняв цю гіпотезу, уточнив її, дослідивши виділення жертв холери, а також прийняв за основу і іншу ідеологію того часу, тобто «хвороботворну матерію» як причину заразних хвороб.
По суті, Сноу довів, що азіатська гостя (холера) здатна приймати епідемічну форму тільки в тих випадках, коли зустрічає сприятливу для себе обстановку, яка полягає в забрудненні грунту та питної води людськими екскрементами з «болезне-
творной матерією ». Звідси випливав висновок, що боротьба з холерою повинна складатися в усуненні можливості подібного забруднення. Для цього була проведена санітарна реформа, яка полягає в пристрої ватерклозетів, сплавний системи каналізації, полів зрошування та фільтрації питної води. Дійсно, з часу введення цих заходів Англія, а потім і інші країни позбулися холерних епідемій. І тільки через багато років Р. Кох відкрив холерний вібріон, властивості якого ще раз підтвердили правильність висновку Дж. Сноу.
Але спочатку повірити в гіпотезу Коха було непросто, як непросто погодитися з аргументами опонентів. Непросто зрозуміти вчених і практичних діячів, які вміють невиправдано оглушати своїх ідейних супротивників. Так, наприклад, крижане ставлення до відомих дослідів Р. Коха Рудольфа Вірхова. Або настільки ж крижане ставлення до Коху мюнхенського професора Макса фон Петтенкофера, який, як і Р. Вірхов, не вірив в мікробну теорію. У своїй гучній роботі «Про спосіб поширення холери» фон Петтенкофер відстоював стару гіппократівським теорію миазмов, злегка модернізувавши її в тому сенсі, що, на його думку, джерело інфекції слід шукати в структурі грунтів тих областей, в яких лютує хвороба.
Слід, правда, зазначити, що в нинішні часи легко дивитися на теорії «миазмов і еманації» зверхньо, брати в лапки і бачити в них забобон. Але теорія мікроорганізмів в той час була дуже умоглядною і не мала в своїй суті науково доведених фактів. А ідея про те, що захворювання може поширюватися за допомогою поганих запахів або інших отруйних випарів ( «миазмов») була прогресивнішою порівняно з поглядами, що приписують хвороба чаклунства або гріхів. Більш того, теорія еманації породила виправдану тривогу з приводу скупченості і антисанітарних умов життя і роботи будинків. Це ілюструє трюїзм наукового дослідження: неправильна теорія краще, ніж ніякої теорії, або, кажучи словами англійського логіка Серпень де Моргана, «невірні гіпотези, належним чином досліджені, приносили більше корисних результатів, ніж невпорядковане спостереження».
Отже, розуміння того, що ми очікуємо від науки і практики, не завжди адекватно. Тобто розібратися у всіх наукових і практичних гіпотезах надзвичайно складно. Навіть здатні вчені не завжди в змозі вмістити в себе нові концепції, узагальнити колишній і новий досвід. Словом, Макс фон Петтенкофер зберігав прихильність до теорії миазмов і заперечував відстоювану Кохом ідею, що «можливий мікроб передається від однієї людини до іншої в результаті зараження, прямого або ж через питну воду». Фон Петтенкофер вважав, що невідомий збудник розвивається в певних сприятливих для нього грунтах, як, наприклад, в болотистій заплаві Гангу або європейських болотах і т.д. Людина захворює, вдихнувши випаровування, що випускаються цими розкладаються грунтами, в яких розвинулися «міазми». Більш того, Петтенкофер був людиною і дослідником, у якого «усвідомлена» ідея здобувала, часом сліпо, вгору над іншою логікою і світоглядом, і, подібно до Коху, він готовий був піти на все, аби побачити її торжество. Він також був дуже цікавою людиною, що прожили романтичну, повну пригод життя. Характерною рисою Петтенкофера було презирство небезпеки. І щоб довести справедливість своїх тверджень, Петтенкофер, якому вже виповнилося 75 років, зважився на «героїчний» вчинок: перед численною аудиторією, що складалася зі студентів і берлінських професорів, він випив з пробірки живу культуру холерних вібріонів, що містила мільйони смертельних доз. Як тоді інтерпретували, «по невідомій випадковості» з Петтенкофер нічого не сталося, навіть температура не підвищилася хоча б на один-два градуси. Як то кажуть, аналогічний випадок стався і з І.І. Мечникова, який також випив живу культуру холерних вібріонів і переніс після цього незначну диспепсію. Сьогодні, правда, відомо, що холерний вібріон - щелочнолюбівий мікроорганізм, а згадані вчені страждали хронічним гастритом з підвищеною кислотністю, і ця умова попередило зараження холерою. Природно, Петтенкофер тріумфував, проте театральна витівка професори не могла врятувати від дискредитації теорію «патологічних інгаляцій», так як окремий факт, зрештою, не може спростувати істину.
Сьогодні, через майже два століття після перемоги бактеріологічної теорії захворювань, ми знаємо, що індивідуальна особливість організму коливається в досить широких межах. Деякі люди можуть перенести хворобу в слабкій або клінічно нерозпізнаної формі, а згодом набути імунітету. Епідемії, в яких хворіють все поголовно, дуже рідкісні.
Чому ж деякі люди можуть захворіти, але все ж вони не хворіють? Дане питання розглядалося як основне заперечення проти теорії Сноу. Тобто висловлюється думка проти поширення холери через воду полягає в тому, що кожен, хто вип'є таку воду, мав би відразу захворіти. Це заперечення виникало з неправильного розуміння, до якої галузі знань відноситься поширення холери. Способи поширення холери розглядали лише як хімічну проблему, а не проблему епідеміології (якої в той час не було), до якої вона, безсумнівно, відноситься.
Сьогодні таке питання, чому людина, що випив, наприклад, помилково відвар з холерними виділеннями, не заразився, неприйнятний. Важко повірити, що він був прийнятний і в той час, особливо для тих осіб, хто сумнівався в істинності теорії Сноу. А теорія Сноу грунтувалася на наступній гіпотезі: «Ситуації, які пояснюються поглинанням мінімальної кількості виділень холерних хворих, надто різноманітні, щоб пояснити поширення захворювання; їх аналіз дозволяє з'ясувати, що холера швидше за все поширюється там, де існують найбільш сприятливі умови для її передачі ». Гіперацидний гастрит до таких умов поширення, як ми зрозуміли, не відноситься. Сноу також зазначив, що «люди, що належать до різних класів суспільства, виконують при хворих різні функції, живуть в будинках різного типу, мають різні звички і спосіб життя. В результаті у них різна ймовірність зараження холерою ».
Різна ймовірність зараження була обумовлена і умовами роботи. За спостереженнями Сноу, це був, наприклад, робітного дому. Ця установа мала власне водопостачання. 5 з 535 мешканців померли від холери, в той час як в навколишньому районі на таку кількість людей мало б померти приблизно 100 чоловік. Або пивоварня, яка знаходилася поблизу сумнозвісної колонки на Брод-стріт - основного джерела холери. Жоден із працівників пивоварні не потрапив в список померлих. При розмові з власником з'ясувалося, що на пивоварні працює 70 робітників і жоден з них не постраждав від холери. Їм всім дозволялося випивати кілька пива. Тому, впевнено вважає власник, вони зовсім не п'ють воду. Більш того, вони ніколи не брали воду з колонки на Брод-стріт, так як на пивоварні є свій глибокий колодязь, крім води з річки Нью-рівер ... »
І далі Сноу відзначає, «... що ніщо так не сприяє поширенню холери, як недолік особистої порядності, незалежно від того, чи пов'язаний він з звичками або з нестачею води, хоча ця обставина до недавнього часу не знаходило пояснення». Більш того, немає ніякого сумніву, що холера може проникати в будинку з різним рівнем життя і що «... в будинках у осіб з більш високим рівнем життя вона рідко передається від одного члена сім'ї іншому. Це пояснюється постійним використанням тазика для миття рук і рушники, а також тим, що приміщення для приготування і прийому їжі відділені від кімнати хворого ». У зв'язку з цим лікарі не заражаються холерою, а обряджали тіло - заражаються. Так, «огляд трупів холерних хворих навряд чи коли-небудь приводив до зараження, оскільки виконання цього обов'язку пов'язане з подальшим миттям рук і в звички медиків не входить прийняття їжі в таких ситуаціях. З іншого боку, обряди над мертвим тілом, такі, як обряжаніе, коли вони виконуються жінками з робітничого середовища, супроводжуються їжею і питвом і часто призводять до зараження холерою, люди ж, що приходять на похорон і не стикаються з трупом, часто заражаються згодом, очевидно , приймаючи їжу, приготовлену або подану тими, хто торкався до хворого холерою або до його білизни і постелі ... »
А тепер важливо звернути увагу на висновки, засновані на даних міркуваннях і наведені Дж. Сноу проти гіпотези «еманації»: 1) не всі, що входили в особистий контакт з хворим, заражаються, незважаючи на те що будь-який контактує з хворим або трупом вдихає «еманацію », видихуваному ними (як зазвичай вважали ті, хто вірив в заразність« еманації »); 2) іноді холера спалахує під час епідемії в нових областях, віддалених від інших випадків захворювань, де не було можливості піддатися «еманації».
Логіка другого виведення грунтувалася дослідником, в такий спосіб: «Якби у холери не було інших каналів передачі, вона обмежилася б в основному скупченими житлами будинків і тими районами, в які вона випадково проникла, не маючи можливості наздогнати нові жертви, проте нерідко вона більш широко поширюється і проникає в заможні верстви суспільства; я пояснюю це тим, що холерні виділення змішуються з водою, використовуваної при приготуванні їжі або в питво, або, просочуючись крізь землю і потрапляючи в колодязі, або по трубах каналізації в річки, які забезпечують водою іноді цілі міста ... »
Ще одним аргументом проти теорії «еманації», висунутим Сноу, виявився наступний: холера починається без будь-яких явних симптомів загального ураження організму, а лише з симптомів захворювання «шлунка»; якби вона була результатом вдихання отрути, то повинні були б виявитися симптоми загального захворювання.
Оскільки ми тепер знаємо, що теорія Сноу про водопостачання як основному передавачі холери вірна, ми розуміємо, що всі інші шляхи поширення можна не розглядати (морські та інші харчові продукти, забруднені екскрементами хворих або носіями інфекції - мухам).
Однак в той час шляху передачі були зрозумілі, і, звичайно, метою експерименту, проведеного Сноу, було з'ясування цього. Тому ми можемо стверджувати, що геніальність Сноу полягала в тому, що він помітив і довів важливість тієї обставини, що дві різні компанії постачали воду один і той же район Лондона. Обидві водопровідні компанії забирали воду з Темзи в тих місцях, які могли піддаватися зараження з міської каналізації. Але в 1892 р після епідемії холери, під час якої Сноу підкреслив багато досвідчених вражень, одна з цих компаній, «Ламбет компані», перенесла свою водоочисну систему вище за течією, туди, де не було лондонській каналізації. Інша, «Саутуорок енд Воксхолл компані», залишила все як було. Обидві компанії постачали питну воду в один і той же район міста: «Труби водопостачання кожної з компаній проходять по всіх вулицях, майже в усі двори і провулки. Одні будинки обслуговуються однією компанією, а інші - інший відповідно до рішення власника або мешканця, причому водопровідні компанії активно конкурували між собою. У багатьох випадках окремий будинок користується джерелом водопостачання, яким не користуються сусідні будинки. Обидві компанії забезпечують водою як імущі, так і не-заможні верстви, як великі будинки, так і малі будови; між людьми, які отримують воду з джерел різних компаній, немає ніякої різниці ні в положенні, ні в професії ». Далі Сноу резюмує основну ідею свого експерименту: «Оскільки немає взагалі ніякої різниці між будинками і людьми, які отримують воду від цих двох компаній, або в яких би то не було фізичних умовах їх оточення, очевидно, що ніякої спеціально розроблений експеримент не міг би ретельніше перевірити вплив водопостачання на розвиток холери, ніж той, який поставлений самими обставинами ». Дані експерименту виявилися грандіозними. Чи не менше 300 000 людей обох статей, різного віку і професій, всіх рівнів і громадських положень - від знаті до найбідніших верств були розділені на дві групи без їх відома і волі. Одна група отримувала воду з домішкою лондонській каналізації і з усім, що могло потрапити в неї від хворих на холеру, інша ж група отримувала воду, абсолютно вільну від такого забруднення. Потрібно було тільки з'ясувати джерело постачання водою кожного окремого будинку, в якому могла статися фатальна спалах холери. Виконання цього завдання вимагало звести воєдино інформацію двох типів: випадки холери і джерело водопостачання. «Я хотів сам провести дослідження, щоб мати найбільш задовільний доказ істинності чи хибності теорії, яку я захищав протягом 5 років. У мене не було підстав сумніватися в правильності висновків, зроблених мною на підставі вже наявного у мене великої кількості фактів. Але я вважав, що факт проникнення холерного отрути по каналізації в більшу річку і поширення на багато миль по водопровідних трубах при збереженні його впливу має таку разючу природу і таке важливе значення для суспільства, що ніяка ступінь точності при дослідженні та достовірності його обґрунтування не може виявитися надмірної ».
Сноу став збирати відомості про смертність від холери в цьому районі м Лондона. Уже перші результати підтвердили його припущення про водному джерелі поширення холери: з 44 смертних випадків в цьому районі 38 відбулися в будинках, куди воду поставляла «Саутуорок енд Воксхолл компані».
З'ясувати, яка водопровідна компанія обслуговує конкретний будинок, не у всіх випадках виявився простою справою. На щастя, Сноу винайшов спосіб хімічної перевірки, заснований на тому, що при додаванні нітрату срібла до води, що містить хлориди, утворюється біла хмарка нерозчинного хлориду срібла. Він виявив, що вода у цих компаній сильно відрізнялася за змістом хлоридів, що було легко визначити. Більш того, зовнішній вигляд води досить добре вказував її джерело, особливо якщо дивитися на неї, коли вона тече з крана. Навіть годинник її надходження на кожну вулицю свідчили про її джерелі.
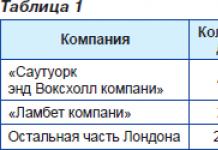
Однак характеристики води або квитанції компаній про оплату не могли замінити статистику смертних випадків. Сноу висловив рівень смертності у вигляді кількості випадків на 10 000 будинків. Вийшли такі цифри (табл. 1).
/mir/20/2.png)
Таким чином, смертність в будинках, що обслуговуються «Саутуорк енд Воксхолл компані», виявилася в дев'ять разів вище, ніж в будинках, що обслуговуються «Ламбет компані». Більш того, наступні епідемії холери чітко підтвердили значимість питного джерела. Наприклад, під час шостого великого наступу холери, що лютувала в Німеччині в 1892-1893 рр., Сусідні з Гамбургом міста Альтона і Вандесбек не постраждали від хвороби, тоді як в Гамбурзі вона бушувала щосили. Пояснюється це тим, що ці міста постійно отримували воду, профільтровану через товстий шар піску, тоді як в Гамбург надходила нефільтроване вода. І як показав Р. Кох, один з кварталів Гамбурга (Гамбургер-Платц), забезпечуються фільтрованої водою з Альтона, також уникнув холери.
Чи не була винятком в плані водного поширення холери і Одеса в 1908 році, коли там раптом з'явилося дане захворювання. Одеса в той час вже мала зразковий водопровід, сплавних систему і поля зрошення. Але один з районів міста - Пересип - ще не був каналізованних. Він завжди відрізнявся великою смертністю від черевного тифу, і саме в ньому і почалися випадки холери. Хворі, правда, були розсіяні по місту, але аналіз їх місця проживання показав, що вони всі живуть в одній невеликій групі будинків на Пересипу. Дослідження місцевості показало, що всі будинки хворих розташовані поблизу канави, в яку виливаються стічні води одного з підозрілих будинків. У вмісті цієї канави були знайдені холерні вібріони і був поставлений епідеміологічний діагноз. Прибулий (ймовірно, з Ростова, де була холера) носій вібріонів заразив ними канаву, звідки вони розносилися мухами по сусідніх будинках. Канава негайно була засипана хлорним вапном, і холерні захворювання негайно і остаточно припинилися. Так і у всіх випадках правильний епідеміологічний діагноз має першорядне значення в боротьбі з епідемією.
Але в той час більшість фахівців не брали гіпотезу Сноу і приводили проти неї аргумент, що не всі з тих, хто, як відомо, пив заражену воду, захворіли. Однак ці фахівці не могли сформулювати набагато сильніший контраргумент. А їм необхідно було знайти той параметр, який відрізнив би хворих від незаболевшіх і виправдав таким чином їх гіпотезу. Але нажаль! У той же час Сноу аналізує свої аргументи в такий спосіб: «Усі факти, які доводять поширення холери за допомогою води, підтверджують те, з чого я почав, а саме її поширення в скупчених оселях бідняків, в вугледобувних та інших районах через руки, забруднені виділеннями хворих , і через невеликі дози цих виділень, що потрапляють в їжу, подібно до того, як потрапляє фарба в шлунок нечистоплотних малярів, у яких через проникнення свинцю виникають шлункові кольки ». А тепер з більшою визначеністю слід зауважити, що чим більший кут зору розкриває нам досліджувану проблему, тим чіткіше представляється, що такого роду пошук розуміння, виявлення внутрішніх закономірностей в складному і незрозумілому аспекті реальності і є основна мета науки.
Отже, геній Сноу складався не тільки в з'ясуванні ролі джерела в поширенні захворювання або в ретельності спостережень і правильності висновків, які полягають в правильному розумінні механізмів поширення холери, але і в тому, що він дав переконливе і красиве експериментальне підтвердження його правильності. Для нього окремий факт не міг спростувати істину. Життєвий шлях його теорії був визначений ... Адже саме Сноу помітив і довів важливість тієї події, що за випадковим збігом обставин в тому районі Лондона, де стався спалах захворювання, самі вдома отримували питну воду з одного джерела, а інші - з іншого.
Більш того, Сноу етіологічно і патогенетично правильно припустив, що: «Захворювання, які передаються від однієї людини іншій, викликаються деякими речовиною, яке переходить від хворої до здорової і яке має здатність збільшення і розмноження в органах людини, яка зазнала зараження».
І «... оскільки холера починається з ураження травного тракту і оскільки ми бачили, що на ранніх стадіях цього захворювання кров не відчуває впливу якогось отрути, отже, породжує холеру« хвороботворна матерія »має вводитися в травний тракт - повинна, насправді, бути випадково проковтну, так як люди не стануть поглинати її спеціально, і збільшення хвороботворної матерії, або холерного отрути (ентеротоксину, прим. автора) має відбуватися всередині шлунка і кишечника ».
Аналізуючи науковий пошук Дж. Сноу, ще раз переконуєшся, що реальність постійно вводить нові факти, які наука повинна асимілювати в наявну систему, і якщо факти не вкладаються в неї - потрібно переглядати систему, а не факти.
Такого роду дослідницька методологія не могла позбавити Сноу від перевірки альтернативних гіпотез пояснюють ту або іншу систему поглядів на поширення холери - еманація, висота над рівнем моря, жорстка і м'яка вода, вапняк і піщаник, традиції споживання рідини, сезонні відмінності в розвитку холери. Їм показано, що ці теоретичні системи не пояснювали результати експериментальних спостережень настільки ж добре, як його теорія. У той же час існували окремі факти, які краще пояснювалися іншими теоріями. Ця боротьба думок, безумовно, об'єктивна, так як навіть найдосконаліші наукові теорії, особливо тоді, коли вони нові, знаходяться в такому ж суперечливому впливі і положенні, і вчений, їх висунув, повинен мати громадянської сміливістю, прозорливістю і здоровим глуздом, щоб іноді не розглядати незгоди факти. Очевидно, це пов'язане з певним ризиком, проте без цього неможливий рух уперед. Тобто кількість припущень при створенні нових моделей настільки велика, що кінцевий інформаційний продукт нерідко входить в протиріччя з наявними фактами. І цю невпорядкованість природи Джон Сноу блискуче подолав.
Народився Джон Сноу в 1813 році в сім'ї фермера міста Йорка (Англія). Чотирнадцятирічним підлітком він надходить в учні до хірурга в Ньюкаслі. У віці 18 років Джона посилають доглядати за постраждалими від великої спалаху холери, яка протікала в околицях міста. У 1838 р Джон Сноу складає іспити в Лондоні і стає членом Королівського товариства хірургів. Але плани його йшли значно далі, і він вносить істотний внесок до медичного дослідження, беручи участь в розробці повітряного насоса для проведення штучного дихання у новонароджених, які не могли самостійно дихати. Описують і те, що Дж. Сноу винайшов інструмент для операцій на грудній клітці. Однак достеменно через вестно, що він вніс істотний внесок в нові методи анестезії, ставши провідним фахівцем Лондона щодо застосування ефіру. Надалі він перейшов на застосування хлороформу як препарату, більш простого в ис-користуванні. Цей перехід був зумовлений низкою експериментальних досліджень, які переконали його в практичності хлороформу. Він застосував цю речовину при народженні дітей королеви Вікторії, принца Леопольда і принцеси Беатріс. Найбільшим з його досягнень стало дослідження холери, описане ним у монографії «Про спосіб поширення холери» (1854). Ця праця виявився класичним прикладом застосування наукових методів, а також чудовим сюжетом для опису відкриттів. Помер Джон Сноу досить молодим, в 1858 р, не закінчивши роботи над книгою «Про хлороформі і інших знеболюючих засобах».
Історія
Холера - найдавніша хвороба людини, яка поширювалася на багато країн світу і навіть континенти і забирала мільйони людських життів. Ендемічним осередком холери були басейни річок Гангу і Брахмапутри в Індії. Поєднання жаркого клімату з великою кількістю опадів, географічних особливостей (низинна місцевість, безліч заплав, каналів і озер) і соціальних факторів (висока щільність населення, інтенсивне забруднення водойм фекаліями, використання забрудненої води для пиття і побутових потреб) визначило укорінення цієї інфекції в даному регіоні.
До 1960 року було відомо шість пандемій (дивись повний звід знань) холери, хоча вони практично не були розділені епідемічно благополучними періодами. Перша пандемія холери, що почалася в Індії в 1817 рік, в наступні 8 років була занесена на Цейлон, Філіппіни, в Китай, Японію і Африку, потім в Ірак, Сирію і Іран і, нарешті, в міста Каспійського басейну Росії (Астрахань, Баку) . Друга пандемія холери (1828-1837), також почалася в Індії, поширилася на Китай, звідки караванними шляхами - в Афганістан і в Росію (Бухару, Оренбург). Інший шлях проникнення холери в Росію - через Іран, звідки вона поширилася на країни Близького Сходу і Закавказзя. У цю пандемію холера охопила більшість губерній Росії, була завезена в Західну Європу і Північну Америку. Третя пандемія холери (1844- 1864) почалася з епідемій в Індії, Китаї, на Філіппінах, в Афганістані і поширилася через країни Середньої Азії та Іран в Закавказзі. Проникнення холери в Росію було пов'язано з епідемією, що вибухнула в країнах Західної Європи, звідки інфекція була завезена також в Північну Америку. Четверта пандемія холери (1865-1875) почалася в Індії і, просуваючись в східному (Китай, Японія) і західному напрямку, досягла Європи, Африки та Америки. До Росії холера в цю пандемію проникла через Туреччину і з заходу - через Пруссію. П'ята пандемія холери (1883-1896), яка охопила ті ж райони Азії, південні порти Європи і Америки, не минула і Росію. Шоста пандемія холери (1900-1926) характеризувалася вираженим другим підйомом, що пов'язано з війнами (балканської, першої світової, а також з інтервенцією і громадянською війною в Росії).
У періоди між описаними пандеміями і після 1926 рік у деяких країнах Азії не було року, вільного від епідемічного підйому захворюваності. Існуючі статистичні дані грунтуються головним чином на обліку померлих від холери. Так, в Китаї в 1939 -1940 роки від холери померло понад 50 тисяч осіб. За офіц. даними, в 1919 -1949 роки в Індії від холери померло близько 10 мільйонів чоловік. Після 1950 рік намітилося виражене зниження поширення холери.
Якщо з 1919 по 1949 рік, за узагальненим даними О. В. Бароян (1970), від холери вмирало щорічно 350-400 тисяч чоловік, то в період з 1950 по 1954 рік ця цифра склала 77 тисяч, а в наступне п'ятиріччя - приблизно по 40 тисяч. Класична холера залишилася лише в древньому ендемічних вогнищі (в Індії) і в 70-і роки 20 вік не виявлялася масивними епідеміями. Пандемічний поширення холери в ці роки пов'язано з новим збудником - біовар Ель-Тор. Виражена здатність биовара Ель-Тор викликати епідемії холери привернула увагу фахівців ще в 1937 рік, коли в Індонезії на о. Сулавесі виникла епідемія холери, викликана зазначеним збудником. Летальність при цій епідемії становила 50-60%.
Широке поширення холери Ель-Тор почалося в 1961 рік, який багато дослідників вважають роком початку сьомої пандемії холери. Оцінюючи ситуацію, що склалася, Комітет експертів ВООЗ (1970) вважав цілком імовірним поширення холери в найближчому майбутньому і поява її в тих частинах світу, в яких вона була відсутня протягом багатьох років. Роль биовара Ель-Тор як етіологічного фактора холери швидко зростала; число захворювань, викликаних цим збудником, досягло масштабів епідемій. Так, в 1960 рік біовар Ель-Тор був виявлений у 50%, а в наступному році - більш ніж у 80% всіх хворих на холеру. Навіть в Індії в 70-і роки 20 століття біовар Ель-Тор займав переважна становище.
За далеко не повними офіційними даними, в 1961 рік епідемії холери реєструвалися в 8-10 країнах; в наступні чотири роки на холеру було охоплено 18 країн, а з 1965 року до початку 1970 рік- 39 країн світу. Такого швидкого поширення холери по багатьом країнам світу не відзначалося ні в одну з попередніх пандемій. При цьому первинне поява інфекції в багатьох країнах не завершувалося ліквідацією епідемічного вогнища і становленням повного епідемічного благополуччя. Холера вкорінювалася на території цих країн. Розвивається пандемія холери Ель-Тор охопила і ті країни, де хвороба або не реєструвалася багато років, або була відсутня протягом всієї історії попередніх пандемій.
Спочатку холера Ель-Тор з'явилася на о. Сулавесі, потім в Макао і Гонконгу, звідки була завезена в Саравак, а до кінця 1961 рік- на Філіппіни. У наступні 4 роки холера Ель-Тор з'явилася на о. Тайвань, проникла в країни Південно-Східної Азії і потім в Південну Корею. У 1964 рік епідемія холери Ель-Тор виникла в Південному В'єтнамі, де захворіло близько 20 тисяч осіб. До 1965 року вона досягла Афганістану і Ірану, поширюючись в районах, що безпосередньо прилягають до кордонів СРСР. Кінцевою північно-західний межею поширення холери в середині 1965 року була епідемічний спалах в Каракалпацької АРСР і Хорезмской області Узбецької РСР. Подальший розвиток пандемії холери Ель-Тор характеризується повторністю епідемічних спалахів в країнах Південно-Східної Азії, Близького і Середнього Сходу і проникненням її на Африканський материк. У 1970 рік епідемічні спалахи холери Ель-Тор виникли в Одесі, Керчі, Астрахані.
Кульмінаційним моментом сьомий пандемії холери є 1971 рік. Якщо в 1970 рік у світі було зареєстровано 45011 хворих на холеру, то в 1971 рік- 171 329 хворих, в 1972 рік- 69 141, в 1973 рік- 108 989, в 1974 рік- 108 665 і в 1975 рік- 87 566 хворих. У 1971 рік у країнах Азії зареєстровано 102 083 випадки холери; найбільша захворюваність відзначалася в Індії, Індонезії, Бангладеш і на Філіппінах. У країнах Африки було зареєстровано 69 125 випадків холери; при цьому найбільша захворюваність була в Гані, Нігерії, Чаді, Нігері, Малі, Марокко, Камеруні, Верхній Вольті.
У 1971 рік холера Ель-Тор зареєстрована і в деяких країнах Європи: Португалії, Іспанії, Франції, Швеції та інші Була серйозно похитнулася концепція, що холера Ель-Тор - захворювання тільки країн, що розвиваються, в яких санітарно-гігієнічних рівень життя населення не досяг оптимуму , що виключає розвиток епідемії. Ще більшою мірою похитнула цю концепцію епідемія холери, яка виникла в 1973 рік у Неаполі (Італія), - понад 400 випадків захворювань; епідемія була пов'язана з вживанням в їжу устриць, що видобуваються в прибережних водах Середземного моря.
У наступні роки епідемічні підйоми захворюваності на холеру Ель-Тор спостерігалися в 36-48 країнах: в 1976 рік було зареєстровано 66 804 хворих, в 1977 рік- 58 661, в 1978 рік- 74 632 і в 1979 рік- 54 179.
Накопичені дані, що характеризують особливості холери Ель-Тор, не вкладаються в поняття сучасної епідеміології, що розглядає епідемічний процес як серію пасажів збудника від носія до здорової людини. При цьому об'єктами навколишнього середовища (вода відкритих водойм, каналізаційні скиди) відводиться роль шляхів передачі, які доводять збудника до організму людини. Згідно з цими усталеним уявленням людина є єдиним об'єктом, що підтримує безперервність епідемічного процесу. Це положення виключає існування (не тимчасове збереження, а розвиток і накопичення) збудника холери Ель-Тор в навколишньому середовищі поза організмом людини. Аналіз епідемічної обстановки по холері, що склалася до 70-м років в різних країнах світу, показує, що різниця в термінах виникнення епідемій в цих країнах становить кілька днів, а цього недостатньо для формування вогнища і послідовного поступального просування холери з території однієї країни на територію іншої . Теоретично можна припустити, що коли то в минулому населення цих країн (в тому числі тих, в яких протягом усього їхнього історії не виникало холери) було одномоментно інфіковано, і при якихось невідомих в справжній, час умовах в 1970 рік і потім в 1971 рік у них одномоментно виникли епідемії. Визначаються ці невідомі умови тільки міграційними процесами, сказати важко.
Епідемічна ситуація щодо холери в світі залишається напруженою. У таких країнах світу, як Індія, Індонезія, Бірма, Бангладеш, Малайзія, Філіппіни, Гана, Камерун, Нігер, Нігерія, Сенегал та інші, спостерігаються безперервні епідемії холери з щорічної реєстрацією хворих від сотень до декількох тисяч чоловік.
Етіологія
Збудник холери- холерний вібріон Vibrio cholerae Pacini 1854. Розрізняють два биовара: класичний - Vibrio cholerae biovar cholerae і Ель-Тор - Vibrio cholerae biovar eltor. Обидва биовара складають серологическую групу 01.
Збудник холери вперше виявлений італ. патологом Ф. Паніки в 1854 рік у вмісті кишечника і слизовій оболонці тонкої кишки людей, загиблих від холери у Флоренції. У 1883 рік у Єгипті
Р. Кох виділив холерний вібріон в чистій культурі з випорожнень хворих на холеру і трупів загиблих від холери і вивчив його властивості. Готшліх (F. Gotschlich) в 1906 рік на карантинній станції Ель-Тор (в Єгипті, на Синайському півострові) виділив з кишечника паломників вібріон по біологічний властивостями такий же, як і виділений Р. Кохом, але відрізняється гемолитическими властивостями. Довгий час він не вважався збудником холери. Тільки в 1962 рік у зв'язку з сьомої пандемією холери, викликаної вібріоном Ель-Тор, він визнаний збудником холери.
У різні роки дослідники відкривали і описували вібріони, деякі з яких по біохімічний властивостями аналогічні холерного вібріона, але відрізняються по соматичного О-антигену (дивись повний звід знань: Бактерії, антигени бактерій) і не є збудниками холери. Їх назвали холероподібний вібріон, а пізніше НАГ-вібріонами (НЕ агглютинируют вібріони). На підставі схожості структури ДНК і спільності багатьох біологічний характеристик вони також віднесені до виду V. cholerae. Таким чином, вид V. cholerae поділяється за структурою соматичного О-антигену на серогрупи, з яких збудником холери є V. cholerae 01, а V. cholerae 02; 03; 04 ... до 060 і більше можуть викликати банальні ентерити і гастроентериту.
V. cholerae 01 представлений серотіпамі (сероварами) Огава, Інаба і Гікошіма. Холерний вібріон продукує екзоентеротоксін - холероген, який отриманий в чистому вигляді і являє собою білок з відносним мовляв. вагою (масою) 84 000, що складається з 2 імунологічно розрізняються фрагментів.
Тварини в природних умовах не хворіють на холеру, при експериментальному зараженні найбільш сприйнятливі до холерної інфекції кролики-сисунці.
Місце розмноження збудника холери - кишечник людини. Проте деякий період часу він може переживати в навколишньому середовищі, а при сприятливих умовах і розмножуватися, що особливо відноситься до біовар Ель-Тор. Висловлюється припущення, що деякі атипові (не продукують або слабо продукують екзотоксин - холероген) вібріони Ель-Тор є вільно живуть мікроорганізмами.
Холерні вібріони є невеликими злегка зігнуті або прямі поліморфні палички довжиною 1,5-3 мікрометрів, шириною 0,2-0,6 мікрометрів, суперечка і капсул не утворюють, мають один полярно розташований джгутик, за довжиною в 2-3 рази перевищує розмір клітини, що обумовлює активну рухливість вібріона (дивись малюнок). Вони добре фарбуються аніліновими фарбами, грамнегативні. Електронномікроскопіческое дослідження показало складне клітинну будову вібріонів, характерне для грамнегативних бактерій. Холерні вібріони - факультативні анаероби, добре ростуть на звичайних поживних середовищах слаболужною і лужної реакції, особливо при наявності в них хлориду натрію в концентрації 0,5-2%; оптимальний pH 7,6-8,2. Мікроби ростуть при t ° 10-40 ° (температурний оптимум 35-38 °).
У мясопептонном бульйоні і 1% пептонній воді мікроб швидко розмножується: через 3-4 години на поверхні з'являється помутніння, а дещо пізніше ніжна плівка. На лужному агарі через 14-16 годин при t ° 37 ° холерний вібріон утворює гладкі прозорі з блакитним відтінком колонії середньої величини, поверхня колоній волога, блискуча, край рівний.
Холерний вібріон утворює оксидазу, декарбоксилируется лізин і орнітин і не розкладає аргінін, розщеплює глюкозу в аеробних і анаеробних умовах з утворенням кислоти без газу, що характерно для всього роду Vibrio. Холерні вібріони ферментують також маніт, мальтозу, сахарозу, манозу, левулезу, галактозу, крохмаль і декстрин, що не розщеплюють арабинозу, дульцит, рафінозу, рамнозу, інозит, салицин і сорбіт; продукують індол з триптофану і відновлюють нітрати в нітрити. Холерний вібріон належить до I групи по Хейбергом (дивись повний звід знань: Вібріони) - розкладає сахарозу і манозу і не розкладає арабинозу. Володіючи вираженою протеолітичної активністю, він розріджує желатину, казеїн, фібрин та інші білки. Він виробляє лецитиназу, ліпазу, РНК-азу, муциназа, нейрамінідазу. Холерні вібріони биовара Ель-Тор при зростанні в глюкозофосфатном бульйоні Кларка, як правило, утворюють ацетілметілкарбінол, в той час як холерні вібріони класичного биовара такою здатністю не володіють. Деякі штами биовара Ель-Тор лизируют баранячі і козячі еритроцити в рідкому поживному середовищі.
Антигенна структура обох биоваров збудника холери однакова. Вони містять термостабільний соматичний антиген 01. Методом подвійний дифузійної преципітації в гелі в екстракті холерного вібріона виявлено 7 антигенів - від α до Θ. Найбільш вивчений термостабільний ліпополісахаридний а-антиген клітинної стінки, що визначає серологічну специфічність. Цей антиген володіє також властивостями ендотоксину і при парентеральному введенні викликає вироблення антитіл, забезпечуючи антибактеріальний імунітет. Термолабільних жгутикових Н-антиген однаковий у представників всіх серогрупп V. cholerae.
Холерний вібріон чутливий до підвищення температури: при t ° 56 ° він гине через 30 хвилин, а при t ° 100 ° - миттєво. Низькі температури він переносить порівняно добре, залишаючись життєздатним при t ° 1-4 ° не менше 4-6 тижнів Відзначено високу чутливість до висушування і сонячного світла, до дезінфікуючих речовин, в тому числі до спирту, розчину карболової кислоти і особливо до кислот.
Холерний вібріон високочутливий до більшості антибіотиків - тетрацикліну, левоміцетину, рифампіцину; чутливий до еритроміцину, аміноглікозидів, напівсинтетичних пеніцилінів широкого спектра дії, дещо менш чутливий до цефалоспоринів.
Морфологічні, культуральні та біохімічні характеристики холерного вібріона і неагглютінірующіхся вібріонів однакові.
Ідентифікація холерних вібріонів грунтується на визначенні специфічного соматичного 01-антигену і чутливості до холерних фагів: класичного біовара- до фагу С, а биовара Ель-Тор - до фагу Ель-Тор. Біовари ідентифікують також по чутливості до поліміксину (класичний біовар - чутливий, біовар Ель-Тор - стійкий); гемаглютинації курячих еритроцитів (класичний біовар не викликає гемаглютинації, біовар Ель-Тор викликає); продукції ацетілметілкарбінола (класичний біовар не продукує, біовар Ель-Тор частіше продукує).
Епідеміологія
Джерелом інфекції є людина - хворий і вібріононосій. При холері спостерігається вибриононосительство після перенесеної хвороби, часто зустрічаються стерті та атипові форми, а також здорове вибриононосительство (дивись повний звід знань: Носітел'ство збудників інфекції). Слід враховувати також виражену резистентність вібріонів Ель-Тор до впливу несприятливих факторів навколишнього середовища.
Основу виникнення епідемічних спалахів холери, за сформованими поглядами, як і збереження збудника в межепідеміческій період, визначає постійна циркуляція його серед населення. Ця циркуляція представляється або як безпосередня передача збудника здоровому від хворого, тобто хвороба супроводжується подальшою передачею інфекції (можливо при відсутності заходів ізоляції хворого), або у вигляді виникнення стертих форм хвороби, а також носійства, є сполучними ланками між клінічно вираженими формами, або як ланцюжок носіїв, що заповнює період між двома епідемічними підйомами хвороби. За цими уявленнями, збудник може зберігатися в навколишньому середовищі лише тимчасово, наприклад, в льоду річок, озер.
Однак дані, отримані при вивченні епідемій холери Ель-Тор в 70-і роки, значно розширили уявлення про епідемічний процес при цій інфекції. Початок спалахів холери Ель-Тор відбувається на тлі обсіменіння вібріонами Ель-Тор відкритих водойм, забруднених каналізаційними скидами. Спроби уточнити початок склалася епідемічної ситуації шляхом перевірки медичний документації стаціонарів і поліклінік з метою виявлення першого хворого на холеру, як і масові серологічні дослідження з метою виявлення антитіл до вібріонам у страждали в минулому кишковими розладами, жодного разу не дали позитивних результатів.
Не виключається можливість безпосереднього зараження здорової людини від хворого або носія (так званий контактний шлях), як при будь-якої кишкової інфекції. Однак цей механізм зараження при добре налагодженій системі виявлення і термінової госпіталізації (ізоляції) хворого втрачає провідне значення. При холері Ель-Тор нерідко в населеному пункті одномоментно або протягом декількох днів (зазвичай після вихідних днів в літній час) реєструються окремі хворі, які не спілкувалися один з одним. Але при обстеженні виявляється, що зараження всіх хворих пов'язано з відкритими водоймами (купання, рибна ловля), що забруднюють стічними водами. Незалежне від людини існування вібріона Ель-Тор вперше встановлено дослідженнями О. В. Бароян, П. Н. Бургасова (1976) та інші За їхніми даними, в Астраханській обл. в відкритому водоймищі, ізольованому від житла людини і його каналізаційних скидів, протягом 2 років (термін спостереження) постійно виявлялися вібріони Ель-Тор серотипу Огава (при відсутності в минулому захворювань, пов'язаних з цим серотипом). Про роль навколишнього середовища також красномовно свідчить згадувана вище спалах холери Ель-Тор в Неаполі (1973), викликана вживанням в їжу інфікованих вібріонами Ель-Тор устриць. Дані П. Н. Бургасова про знахідки вібріонів Ель-Тор в гідробіонтах, про інтенсивний розмноженні вібріонів при безпосередньому внесення їх в забруднену річкову воду або в лазні каналізаційні води дають підставу стверджувати, що навколишнє середовище (в першу чергу, гідробіонти відкритих водойм) може бути не місцем тимчасового перебування вібріонів Ель-Тор, а співіснують із своїм оточенням, розмноження і накопичення.
Численні спостереження зарубіжних і вітчизняних дослідників не завжди узгоджуються в оцінці термінів і епідемічної значущості вібріононосіїв. Певною мірою це пояснюється тим, що дані спостережень відносяться як до класичної холери, так і до холери, спричиненої біовар Ель-Тор. Так, Л. В. Громашевський і Г. М. Вайндрах (1947) в результаті узагальнення великого матеріалу зазначають, що зазвичай кишечник людини, яка перехворіла на холеру, очищається від холерних вібріонів до 15 - 20-го дня від початку хвороби і лише в 1% випадків збудник виявляється після закінчення 1 місяців Випадки носійства протягом 8-9 місяців надзвичайно рідкісні (один на кілька тисяч хворих на холеру). Можливість тривалого носійства здоровими людьми холерних вібріонів Л .. В. Громашевський ставить під сумнів. З цією думкою погоджуються дані В. І. Яковлєва (1892 - 1894), С. І. Златогорова (1908- 1911), Г. С. Куліші (1910) та інші Як вважають експерти ВООЗ Баруа і Цветановіч (D. Barua, В . Cvjetanovic, 1970), носії холерних вібріонів становлять головну небезпеку завезення холери в країни, де вона раніше не реєструвалася. Передбачається, що саме носії зберігають холерні вібріони в межепідеміческом періоді. Однак в результаті унікального експерименту, проведеного на території нашої країни, коли на вибриононосительство було обстежено 3 мільйонів 800 тисяч здорових людей (а ряд контингентів був обстежений навіть повторно), не було виявлено жодного носія холерних вібріонів, що суперечить висновкам експертів ВООЗ.
Інші дані отримані при вивченні цього питання в 70-і роки 20 століття в осередках холери Ель-Тор. Згідно з матеріалами, узагальненим Баруа і Цветановічем (1970), відношення числа носіїв до числа хворих коливається від 10: 1 до 100: 1. Настільки разюча відмінність даних про частоту формування здорового носійства в епідемічних осередках холери вимагає додаткової і дуже аргументованою перевірки. Однак необхідно враховувати, що дані про частоту вібріононосіїв, наведені Баруа і Цветановічем, в основному базуються на матеріалах досліджень, проведених в межах ендемічних вогнищ холери, де інтенсивність епідемічного процесу надзвичайно висока. Можливо також, що в число вібріононосіїв нерідко включаються хворі з стертими формами хвороби. Основними причинами широкого обсіменіння збудником холери великих колективів і появи в зв'язку з цим значної кількості хворих з безсимптомними формами або здорових носіїв у багатьох країнах, неблагополучних по холері, є недостатність і обмеженість заходів по боротьбі з нею. Наприклад, говорячи про діареї середньої тяжкості, Мондаль і Зак (Mondal, R. В. Sack, 1971) відзначають, що вона має велике епідеміологічне значення, оскільки сприяє збереженню збудника серед населення, але не є клінічні, проблеми, так як часто вже не розпізнається і не лікується.
Механізм передачі збудника холери людині, як і механізм передачі інших кишкових інфекцій (дивись повний звід знань: Механізм передачі інфекції), полягає в проникненні холерних вібріонів в шлунково-кишкові тракт із зараженою водою або харчовими продуктами. Однак не виключається і можливість зараження при безпосередньому контакті з хворим, коли збудник може бути занесений в рот руками, забрудненими виділеннями хворого холерою або вібріононосія, а також передача збудників холери мухами.
У зв'язку з тим, що фактори навколишнього середовища є важливими елементами механізму передачі збудника від хворого (або носія) здоровому, ступінь впливу її на вібріони і резистентність останніх має істотне значення. За інших рівних умов у вібріона Ель-Тор більше виражена здатність до виживання поза організмом людини, ніж у вібріона класичної холери. Резистентність збудника залежить від особливостей середовища проживання, зокрема від обсіменіння її іншою мікрофлорою, концентрації в ній солей, вуглеводів і органічних речовин, а також від температури і pH середовища. Згубно діють на холерні вібріони дезінфекційні засоби, що використовуються в практиці боротьби з кишковими інфекціями в звичайних концентраціях. Таку ж дію має і пряме сонячне світло. Дослідження Баруа з співробітники (1970) з вивчення виживаності холерних вібріонів на різних харчових продуктах показали, що спроби виділити вібріони з найрізноманітніших овочів і фруктів, куплених на ринках, розташованих в ендемічних вогнищах холери, робилися неодноразово, але безуспішно.
Що стосується виживання вібріона Ель-Тор на штучно обсіменіння продуктах, то термін її при кімнатній температурі стосовно до м'ясних і рибних продуктів, а також овочів складає 2-5 днів. Ці дані отримані на Філіппінах в 1964 рік Дослідженнями П. Н. Бургасова і інші (1971, 1976), проведеними при вирішенні питання про можливість вивезення овочів і кавунів з уражених холерою районів, було встановлено, що при денній температурі повітря 26-30 ° і розсіяному сонячному світлі штучно обсіменіння вібріоном Ель-Тор помідори і кавуни були вільні від нього вже через 8 год. Найбільшу небезпеку щодо поширення холери має вода відкритих забруднених водойм (річок, озер, акваторії портів та пляжів), а також пошкоджених водопроводів і свердловин.
Спостереження за виживання холерних вібріонів Ель-Тор у відкритих водоймах, забруднених каналізаційними скидами, свідчать про тривалу виживання збудника в цьому середовищі, що має серйозне епідеміологічне значення. Ці терміни обчислюються декількома місяцями, а при зниженні температури і замерзанні водойми вібріони можуть зимувати. Каналізаційні скиди великих міст характеризуються оптимальними для збудника температурними умовами і нейтральною або лужною реакцією як наслідок широкого використання населенням гарячої води та миючих засобів. За даними П. Н. Бургасова (1976), після одномоментного скидання в каналізаційну систему кислот промисловим підприємством, що змінили реакцію каналізаційних вод до pH 5,8, вібріони, яких протягом тривалого часу знаходили в пробах води, що забирається нижче скиду міської каналізації, більше не виявлялися.
Формування і розвиток епідемії холери, її масштаби визначаються наявністю хворих або вібріононосіїв, умовами можливого інфікування їх випорожненнями об'єктів навколишнього середовища (води, харчових продуктів), можливістю безпосередньої передачі збудника від хворого (носія) здоровому, а також дієвістю епідеміологічний нагляду і своєчасністю проведення протиепідемічних заходів . Залежно від переважання тих чи інших факторів передачі збудників інфекції виникають епідемії своєрідні як по динаміці появи і наростання захворювань, так і по ефективності протиепідемічних заходів. Так, наприклад, водний шлях поширення холери характеризується різким (протягом декількох днів) підйомом захворюваності, що призводить до масивного інфікування навколишнього середовища і значного підвищення ризику зараження людей на даній території. Природно, що виключення водного фактора поширення холери (знешкодження води, заборона купатися у водоймах, заражених збудником) припиняє підйом захворюваності, але залишається хвіст одиничних захворювань за рахунок інших шляхів передачі інфекції.
Характерною особливістю формування вогнищ холери Ель-Тор є виникнення важких форм хвороби на тлі благополуччя щодо кишкових інфекцій на даній території. Причому при попередніх бактеріологічні обстеження об'єктів навколишнього середовища і хворих з кишковими розладами збудники холери не виявлялися. Ретроспективні дослідження перехворіли кишковими інфекціями також виключали холеру в їх анамнезі.
Під час спалаху холери 70-х років у нашій країні переважали хворі старших вікових груп, а захворювання дітей були винятком. В ендемічних же районах інших країн світу хворіють в основному діти, а особи старших вікових груп мають несприйнятністю до холери, придбаної за час життя в цих районах.
патогенез
Холерні вібріони проникають в організм людини через рот разом із забрудненою ними водою чи їжею. Якщо вони не гинуть в кислому середовищі вмісту шлунка, то надходять в просвіт тонкої кишки, де інтенсивно розмножуються внаслідок лужної реакції середовища і високого вмісту продуктів розщеплення білка. Процес розмноження і руйнування холерних вібріонів супроводжується виділенням великої кількості токсичних речовин. Так, екзотоксин холерних вібріонів (холероген), нанесений на слизову оболонку, викликає цілий каскад біохімічний змін в клітинах; цикл цих змін остаточно не вивчений. Найважливішим є активація в ентероцитах тонкої кишки аденілатциклази, що призводить до зростання синтезу циклічного 3-5-аденозинмонофосфату, рівень якого визначає обсяг секреції кишкового соку (дивись повний звід знань: Кишечник). Провідною ланкою в патогенезі холери є розвиток гострої изотонической дегідратації (дивись повний звід знань: Зневоднення організму), що супроводжується зменшенням маси циркулюючої крові (гиповолемией), гемодинамічнимирозладами і порушеннями тканинного метаболізму. Гіповолемія, падіння артеріального тиску і метаболічний ацидоз призводять до розвитку гострої ниркової недостатності, порушення серцевої діяльності і функції інших органів, а також процесів згортання крові (збільшення фібринолітичної і антикоагулянтної активності крові). Крім зневоднення, істотну роль грає втрата при блювоті і проносі найважливіших електролітів, перш за все калію (дивись повний звід знань: Гіпокаліємія), а також натрію і хлору. Втрата калію при холері може досягати 1/3 його вмісту в організмі і в разі недостатнього поповнення її призводить до порушення функції міокарда, ураження ниркових канальців, а також парези кишечника і різкої м'язової слабкості.
Відповідно до клініко-патогенетичної класифікацією холери, запропонованої В. І. Покровським і В. В. Малєєвим (1973), розрізняють чотири ступені зневоднення організму, відповідно втрати рідини у відсотках від ваги (маси) тіла: I ступінь - 1-3% ; II ступінь - 4 6%; III ступінь - 7-9%; IV ступінь - 10% і більше. Дегідратація I ступеня не викликає помітних фізіологічно порушень. Дегідратація II ступеня супроводжується появою помірно виражених ознак зневоднення. Дегідратація III ступеня характеризується наявністю всього симптомокомплексу зневоднення і станом нестійкої компенсації водно-електролітного балансу. При зневодненні IV ступеня (алгідний період, алгід) відзначаються вторинні зміни найважливіших систем і внаслідок цього процес компенсації водно-електролітного балансу значно ускладнюється; при цьому характерний розвиток шоку (дивись повний звід знань) зі значним зменшенням об'єму циркулюючої плазми, різким порушенням мікроциркуляції (дивись повний звід знань), тканинною гіпоксією (дивись повний звід знань) і метаболічним декомпенсована ацидозом (дивись повний звід знань). При відсутності адекватної терапії дегідратація і метаболічні розлади стають незворотними.
Різний перебіг хвороби (у одних хворих - профузний пронос з усіма названими вище наслідками, у інших - інфекційні процес обмежується станом вібріононосіїв) не можна пояснювати тільки впливом холерогена; очевидно, велике значення має стан місцевого і загального імунітету організму хворого (дивись повний звід знань: Імунітет).
Патологічна анатомія
Морфологія холери вперше була описана Н. І. Пироговим в 1849 рік Найбільш виразні морфологічний ознаки хвороби визначаються у померлих в алгідная періоді. Характерно різке схуднення, викликане швидко розвиваються синдромом зневоднення. Рано і швидко настає трупне задубіння (дивись повний звід знань: Посмертні зміни), яке зберігається протягом 3-4 днів. Верхні і нижні кінцівки трупа зігнуті, що надає йому своєрідний вид, що нагадує позу гладіатора. Протягом першої години після смерті хворого скелетні м'язи можуть розслаблятися і скорочуватися, що супроводжується їх посмикуваннями. Шкіра суха, в'яла, зморшкувата, особливо на пальцях (рука прачки), іноді (протягом перших годин після смерті) шкіра нагадує гусячу. Колір шкіри синюшний з темно-червоними трупними плямами. Слизова оболонка губ суха, цианотичная, кінчик носа і вушні раковини синюшні. Очі глибоко запали, напіввідкриті, виступаючі вилиці, щоки впалі. Живіт втягнутий. При розтині трупа хворого холерою відсутня різкий запах, так як гниття настає пізно. Підшкірна клітковина суха. Характерні сухість і темно-червоний колір скелетних м'язів. Серозні оболонки сухуваті з ін'єктовані судинами, часто мають матовий відтінок і рожево-жовтий (персиковий) колір. На серозної оболонці кишечника виявляється слізевідний липкий випіт, який утворює тонкі нитки, що тягнуться між петлями тонких кишок. Тонка кишка в'яла, різко розтягнута з потовщеними важкими петлями. У просвіті кишечника і шлунка міститься велика кількість безбарвної, рожевою або жовтуватою рідини з характерним запахом, що має вигляд рисового відвару. Слизова оболонка тонкої кишки бліда, з характерним відсутністю имбибиции жовчю. Мікроскопічно виявляється гострий серозний, рідше серозногеморрагіческій ентерит (дивись повний звід знань), різке повнокров'я слизової оболонки, набряк підслизового і м'язового шарів. При серозно-геморагічного ентериті місцями на поверхні слизової оболонки, особливо клубової кишки, видно ділянки інтенсивної гіперемії з дрібними і більшими зонами крововиливів, невелике набухання пеєрових бляшок (групових лімфатичних, фолікулів) і солітарних лімфатичних, фолікулів, часто з віночком крововиливів по периферії. При гострому серозному ентериті слизова оболонка тонкої кишки на всьому протязі набрякла, набрякла, повнокровна. У тих випадках, коли розтин вироблено незабаром після смерті хворого, в мазках зі слизової оболонки, забарвлених розведеним карболовим фуксином (дивись повний звід знань), вдається виявити холерні вібріони.
У слизовій оболонці, подслизистом і м'язовому шарах тонкої кишки виражені набряк, зустрічаються крововиливи, лімфоїдна і плазмоцитарна інфільтрація. У клітинах інтрамуральних (мейсснерова і ауербаховому) нервових сплетінь (дивись повний звід знань: Кишечник, анатомія) відзначається набухання цитоплазми, кариопикноз, каріолізис, хроматоліз (дивись повний звід знань: Ядро клітини), в деяких випадках спостерігається руйнування нервових клітин з проліферацією елементів нейроглії - сателітів, а також ознаки нейронофагія (дивись повний звід знань).
У шлунку спостерігається картина серозного або серозно-геморагічного гастриту (дивись повний звід знань). Жовчний міхур розтягнутий, в його просвіті світла водяниста жовч (біла жовч) або каламутне вміст. Слизова оболонка жовчного міхура гіперемована, іноді з дрібними крововиливами. У паренхімі печінки відзначаються дистрофічні зміни, іноді виявляються ділянки вогнищевого некрозу, гемосидероза (дивись повний звід знань), гіперплазія зірчастих ретикулоендотеліоцитів (дивись повний звід знань: Печінка, патологічна анатомія), тромбофлебіт дрібних, а іноді і великих вен (дивись повний звід знань: тромбофлебіт). При холері можливо також ураження товстої кишки типу дифтеритического коліту (дивись повний звід знань). Можуть виникати запальні реакції слизової оболонки глотки, гортані, сечового міхура, піхви.
Селезінка зазвичай зменшена, особливо в алгідная періоді, в'яла, з зморщеною капсулою. Мікроскопічно в ній часто можна виявити повнокров'я, гіпоплазію лімфатичних, фолікулів, а також помірно виражений гемосидероз.
Більш різноманітні зміни в нирках, в яких може спостерігатися як недокрів'я, так і повнокров'я, а також помірні або виражені дистрофічні зміни епітелію, іноді навіть некроз епітелію звивистих канальців. Проникність капілярів підвищена, в результаті цього в капсулі ниркових клубочків і в просвіті звивистих канальців накопичується зерниста білкова маса. Інтерстиційна тканину мозкової речовини набрякла. Просвіти прямих канальців і збірних трубочок здавлені набряклою рідиною.
Легкі сухі, що спали, в них спостерігається недокрів'я і зневоднення, на тлі яких можна виявити осередки бронхопневмонії і набряк. В інтерстиціальній тканині легень виявляється гемосидерин. У порожнинах серця міститься темна рідка кров і кров'яні згортки. Внаслідок ексикозу зменшується кількість рідини, що міститься в порожнині перикарда, або вона зовсім відсутня. Поверхня серозної оболонки липка, частіше в епікарді виявляються крововиливи. У міокарді відзначаються білкова (зерниста) і жирова дистрофія. У провідній системі серця, так само як і в нервових сплетеннях тонкої кишки, є зміни нервових клітин.
У головному мозку виявляються венозний застій, серозне просочування м'якої мозкової оболонки з діапедез еритроцитів, збільшення кількості рідини в шлуночках, дегенерація нервових клітин, нейронофагія (дивись повний звід знань), крововиливи. У корі і підкіркових вузлах відзначається периваскулярний набряк із зернами і нитками згорнутого при фіксації білка. Нервові клітини головного мозку набряклі, але можливий і їх пикноз (дивись повний звід знань). Відзначається гіперхроматоз окремих ядер, часто зустрічаються нервові клітини із зруйнованими ядрами і дегрануляцією зернистості Нісль (дивись повний звід знань: Нервова клітина).
Поразки ендокринних залоз при холері вивчені недостатньо. У надниркових залозах виявляються ділянки з серозним просочуванням строми, а в кірковій речовині - зони з клітинами, позбавленими ліпідів. Є ознаки зниження нейросекреції в задній частині гіпофізу.
На даний, час повсюдно відзначений патоморфоз холери (дивись повний звід знань: Патоморфоз), обумовлений ранній госпіталізацією хворих, своєчасним проведенням дегідратаційних терапії, використанням антибіотиків і проведенням профілактичної вакцинації (дивись повний звід знань: нижче). У зв'язку з цим, при розтині трупа хворого, який помер від холери, зазвичай не виявляються ознаки зневоднення, виражена поза гладіатора, сухість, в'ялість і зморшкуватість шкіри пальців. Нечітко виражені зміни кишечника, проте спостерігаються гіперемія слизової оболонки тонкої кишки з дрібними крововиливами, липкість очеревини і слабкі ознаки ентериту.
У померлих від холери Ель-Тор при IV ступеня зневоднення на розтині можна виявити гіперемія слизової оболонки шлунка з дрібноточковими і великими крововиливами. Тонка кишка розтягнута каламутній (молочної) або безбарвною рідиною, іноді нагадує рисовий відвар або через домішки крові, що має вигляд м'ясних помиїв. Серозна оболонка тонкої кишки гіперемована, слизова оболонка набрякла, рожевого кольору з точковими або більшими крововиливами, нерідко оточуючими у вигляді віночків Пейєрових бляшки. Іноді слизова оболонка тонкої кишки покрита висівкоподібному нальотом. Слизова оболонка товстої кишки бліда. Брижові лімфатичних, вузли набряклі, гіперплазованих. При гістологічний дослідженні виявляється поверхневий гастрит з десквамацією епітелію. У слизовій оболонці тонкої кишки відзначається інтенсивна десквамація епітелію ворсинок, особливо в їх апікальних відділах. При цьому епітелій базальних відділів крипт збережений. Кількість келихоподібних клітин епітелію слизової оболонки збільшено, На окремих ворсинках виявляються ділянки некрозу. Строма ворсинок густо інфільтрована лімфоцитами і плазматичними клітинами, сегментоядерних лейкоцитів мало. Як і при інших кишкових інфекціях, ураження слизової оболонки носять вогнищевий характер. Провідне значення в діагностиці мають результати бактеріологічні дослідження.
Істотні зміни в уявленні про патогенез і патоморфології холери відбулися в результаті впровадження в медичний практику аспіраційної біопсії (дивись повний звід знань) слизової оболонки шлунково-кишкові тракту. За допомогою цього методу Шпрінцем (Sprinz, 1962), В. І. Покровським і Н. Б. Шалигіна (1972), фреш (JW Fresh, 1974) з співробітники було встановлено, що епітелій слизової оболонки тонкої кишки не тільки не піддається десквамації, але і суттєвого пошкодження. У перші дні хвороби ентероцита виглядають набряклими, але зберігають основні морфологічний властивості. Найбільш характерним є стаз і повнокров'я капілярів, розширення лімфатичних, синусів і судин, різке набухання базальних мембран. Клітини ендотелію капілярів на більшому протязі вакуолізований, базальні мембрани судин і епітелію слизової оболонки не виявляються або мають вигляд широкої розмитою смуги. У власній пластинці, як в ворсинках, так і в області крипт, відзначається різке серозний набряк. Виразність набряку і набухання базальних мембран не залежить від ступеня зневоднення організму, проте досить чітко корелює з характером випорожнень. Так, на 6-7-й день хвороби у хворих з полуоформленние або оформленим стільцем майже повністю відсутня набряк слизової оболонки тонкої кишки і значно більш чітко виявляються базальні мембрани; у осіб з триваючою діареєю слизова оболонка виглядає майже так само, як і на 1-2-й день хвороби.
При біопсії слизової оболонки шлунка відзначений гострий катарально-ексудативний або катаральногеморрагіческій процес з паралітичним розширенням капілярів, плазморагіями, набряком і дуже помірної запальної інфільтрацією. Спостерігається різка вакуолизация, а іноді і загибель обкладочнихклітин. Набухання ендотелію капілярів і базальних мембран виражено також різко, як і в тонкій кишці. Товста кишка уражається набагато менше, ніж тонка кишка і шлунок. У перші дні хвороби відзначені набряк і гіперсекреція обводнених слизу в сигмовидної і прямій кишці.
Холерний вібріон виявляється в тонкій кишці, шлунку і в товстій кишці, як у хворих на холеру, так і у вібріононосіїв. Найчастіше він розташовується в безпосередній близькості від ворсинок слизової оболонки, рідше в просвіті крипт, але ніколи не виявляється всередині тканини. Часто вібріони виявляються морфологічно в пізні терміни хвороби (12- 20-й день), коли вже багато разів проведений бактеріологічні аналіз калу давав негативні результати
Результати аспіраційної біопсії і зміни, які виявляються в кишечнику на розтині, не завжди можна порівняти. Аспіраційна біопсія дозволяє отримувати для дослідження лише ділянки тканини слизової оболонки початкових відділів шлунково-кишкові тракту (шлунок, дванадцятипала кишка), тому внаслідок, як правило, осередкового ураження тонкої кишки при холері матеріал може бути взятий з неуражені ділянки. У зв'язку з цим говорити на підставі даних аспіраційної біопсії про відсутність при холері запалення у всьому шлунково-кишкові тракті немає підстав.
клінічна картина
Більшість клініцистів [М. І. Афанасьєв і П. Б. Вакс; С. І. Златогоров, Н. К. Розенберг, Г. П. Руднєв, І. К. Мусабаев, Поллітцер (RL Pollitzer) та інші] виділяли різні клінічні, форми і варіанти перебігу холери, однак запропоновані ними класифікації в недостатній мірі відображали провідне ланка в патогенезі захворювання - ступінь зневоднення (дегідратації) організму хворого, яке визначає клінічні, прояви хвороби, її результат і тактику лікування. Як зазначалося вище, розрізняють клінічні, протягом холери з зневодненням I, II, III і IV ступеня і вибриононосительство. Клінічні, протягом класичної холери і холери Ель-Тор схоже, хоча і має деякі особливості (дивись повний звід знань: нижче).
Інкубаційний період коливається від декількох годин до 5 днів, частіше 2-3 доби Він коротше у осіб з хронічний захворюваннями шлунково-кишкові тракту, особливо при ахлоргідрії (дивись повний звід знань) і після резекції шлунка. У вакцинованих він може подовжуватися до 9-10 днів. Хвороба частіше починається з продромального періоду у вигляді нездужання, слабкість, запаморочення, легкого ознобу, іноді підвищення температури до 37-38 °. Першим клінічно вираженою ознакою холери є пронос, який починається переважно в нічні або ранкові години; якщо хвороба прогресує, то до прискорене стільця приєднується блювота.
У хворих на холеру з обезводненням I ступеня зазвичай відзначається поступовий розвиток симптомів. Майже в 1/3 випадків випорожнення мають кашкоподібний характер. Стілець зазвичай до 3 разів на добу. Однак навіть коли частота його доходить до 10 разів на добу, випорожнення нерясні. Приєднання блювоти спостерігається менш ніж у половини хворих; зазвичай вона виникає до 3 разів на добу. Вихідна втрата рідини не перевищує 3% маси тіла хворого. Внаслідок цього симптоми зневоднення і порушення гемодинаміки мало виражені (дивись повний звід знань: Зневоднення організму). Подібне легке протягом холери спостерігається в справжній, час більш ніж у половини хворих.
При холері з зневодненням II ступеня характерно гострий початок хвороби; лише у невеликої частини хворих можливі продромальний явища. Екскременти швидко стають водянистими і у половини хворих нагадують рисовий відвар - мутновато-білу рідину з плаваючими пластівцями, запаху випорожнення не мають. Стілець - від 3 до 20 і більше разів на добу. При кожній дефекації може виділятися 300-500 мілілітрів випорожнень (іноді до 1 літрів). Дефекація безболісна. Одночасно з'являється рясна блювота, нерідко фонтаном. Іноді блювота передує поносу. Характерна раптовість блювоти, відсутність попередньої нудоти. Спочатку блювотні маси можуть містити залишки їжі, домішка жовчі, проте дуже скоро вони стають водянистими і також нагадують по виду рисовий відвар. Приєднання блювоти ще більш прискорює розвиток зневоднення; втрата рідини досягає 4-6% маси тіла. Хворі відчувають наростаючу м'язову слабкість, болі і судорожні посмикування в литкових і жувальних м'язах. Нерідко виникають запаморочення, непритомність. Хворі бліді, може спостерігатися акроціаноз (дивись повний звід знань), слизові оболонки сухі. Через сухість слизової оболонки гортані і глотки голос ослаблений, у деяких хворих охриплий. У частини хворих відзначається зниження тургору шкіри, особливо на кистях рук, тахікардія (дивись повний звід знань), помірна гіпотензія (дивись повний звід знань: Гіпотензія артеріальна), олігурія (дивись повний звід знань).
У хворих з зневодненням III ступеня спостерігаються рясні водянисті випорожнення (в частині випадків число дефекацій не піддається підрахунку) і блювота (у 1/3 хворих - до 15-20 разів на добу). Втрата рідини становить 7-9% маси тіла хворого. Швидко розвивається слабкість, часто змінюються адинамією (дивись повний звід знань). Хворих турбує невситима жага, нерідко вони стають збудженими, дратівливими, скаржаться на болі, що тягнуть і судоми в м'язах, частіше литкових. Температура тіла, яка на початку захворювання могла бути підвищеною, прогресивно знижується і майже у 1/3 хворих сягає субнормальних цифр. Загострюються риси обличчя, западають очні яблука, нерідко очі оточені колами цианотичной забарвлення (симптом темних окулярів). У більшості хворих спостерігається зниження тургору шкіри, переважно на кінцівках, нерідко зморшкуватість і складчастість її. Виражена сухість шкіри і слизових оболонок, акроціаноз. Для більшості хворих характерна мова пошепки, захриплість і сиплість голосу. Спостерігається тахікардія. ослаблення пульсу, виражена гіпотензія, олігурія.
Холера із зневодненням IV ступеня є найбільш важкою формою хвороби, яку прийнято називати алгід в зв'язку зі зниженням температури тіла. Було прийнято вважати, що алгід розвивається лише після більш-менш тривалого ентериту і гастроентериту. Однак під час епідемій холери Ель-Тор декомпенсированное зневоднення у окремих хворих розвивалося стрімко протягом перших 2-3 год., А у більшості - протягом 12 год. хвороби. Тому вже через кілька годин від початку захворювання повторні рясні водянисті випорожнення і блювота можуть припинитися. Втрата рідини становить 10% і більше маси тіла хворого. На перший план виступають порушення гемодинаміки (дивись повний звід знань) і явища зневоднення. Шкіра холодна на дотик і покрита липким потом, відзначається акроціаноз, у частини хворих - загальна синюшність з фіолетово-сірим забарвленням. Шкіра втрачає еластичність, зморщена. Особливо характерна зморшкуватість кистей рук - руки прачки. Зібрана в складку шкіра іноді не розправляється протягом години. Особа хворого змарніле, риси його загострені, очі запалі, з'являється симптом темних окулярів, вираз страждання (facies cholerica). Судоми м'язів тривалі; періоди розслаблення можуть бути не виражені і тому кінцівки приймають вимушене положення. При судомах пальців і кистей рук спостерігається спазм у вигляді руки акушера. Може спостерігатися судорожне скорочення м'язів черевної стінки, що призводить до больових відчуттів, клонічні судоми діафрагми викликають болісну гикавку. У більшості хворих не визначається пульс. Тони серця ледь вислуховуються, серцеві скорочення дуже часті, аритмічний. Дихання прискорене, потім стає поверхневим, аритмічним. Хворі відчувають почуття задухи. Часто відзначається метеоризм (дивись повний звід знань) як наслідок парезу кишечника; олігурія, що переходить в анурию. Температура тіла в пахвових западинах нижче 36 °. Свідомість у хворих на холеру довго зберігається ясним. Сопорозное стан (дивись повний звід знань: оглушення) або навіть холерна хлоргідропеніческая кома (дивись повний звід знань) розвиваються лише незадовго до смерті і обумовлені накопиченням великої кількості недоокислених продуктів обміну в організмі і різким зниженням антитоксичної функції печінки.
Іноді у хворих на холеру з обезводненням IV ступеня спостерігається блискавичний перебіг хвороби з раптовим початком, бурхливим розвитком зневоднення (може бути в перші 1-4 години від моменту захворювання), з ознаками менінгоенцефаліту.
Особливістю перебігу холери Ель-Тор є більшу різноманітність клінічні проявів: більш часте перебіг хвороби з зневодненням I - II ступеня і у вигляді вібріононосіїв; частіше спостерігається підвищення температури, майже у половини хворих відзначаються ниючі болі в животі, болючість в епігастрії або в околопупочной області.
У колишні епідемії реєструвалася так званий суха холера, що протікала без проносу і блювоти. Подібне перебіг хвороби частіше зустрічалося у виснажених осіб та зазвичай закінчувалося летально протягом декількох годин при явищах серцево-легеневої недостатності. Відсутність проносу і блювоти в цьому випадку, мабуть, пояснюється рано настали парезом гладкої мускулатури шлунково-кишкового тракту.
В осередках холери виявляється безсимптомне вибриононосительство, коли виділяється збудник, причому особливо часто у осіб, що були в контакті з хворими на холеру. В. І. Покровський, В. В. Малєєв (1978) вважають, що виявлення у вібріононосіїв при відповідному обстеженні гістоморфологіческіе і імунологічний змін в організмі свідчить про субклінічному перебігу інфекційні процесу, що спостерігається і при бактеріоносійстві інших патогенних мікробів кишкової групи.
діагноз
Діагноз встановлюють на підставі даних епідеміологічні анамнезу (наприклад, контакт з хворими на холеру, вживання незнезараженої води з відкритих водойм), клінічні, картини і результатів лабораторних досліджень.
Зміни крові, в першу чергу, пов'язані з зневодненням. При зневодненні I ступеня зміни дуже помірні: зменшення числа еритроцитів і вмісту гемоглобіну при збереженні незмінного кольорового показника, РОЕ помірно прискорена, можливі лейкоцитоз або лейкопенія. При зневодненні II ступеня лейкоцитоз спостерігається в 2½ рази частіше і досягає 10-103 і вище в 1 мікролітрів крові. При зневодненні III-IV ступеня вміст гемоглобіну та еритроцитів також, як правило, знижений. Лейкоцитоз спостерігається частіше і досягає 15-103-20-103 в 1 мікролітрів. Збільшення числа лейкоцитів відбувається за рахунок нейтрофілів, при відносній Моноцитопенія, лімфоцитопенії і анеозінофілія. Характерний зсув формули крові вліво.
При початкових ступенях зневоднення (I і II ступеня) згущення крові зазвичай відсутня; навпаки, у частини хворих спостерігається компенсаторна гемодилюция - відносна щільність і в'язкість крові трохи знижені (1,0225 - 1,0217 грам / мл і 4,0 відповідно). У значної частини хворих з зневодненням III ступеня відносна щільність крові, індекс гематокриту і в'язкість крові також знаходяться на верхній межі норми; при зневодненні IV ступеня згущення крові - найбільш характерна ознака (щільність плазми досягає 1,045-1,050 г / мл, індекс гематокриту і в'язкість крові відповідно 60,0-70,0 і 9,0-10,0). Електролітний склад крові при зневодненні I і II ступеня змінюється відносно мало. У хворих з зневодненням III ступеня електролітні порушення незначні - виражені гіпокаліємія і гіпохлоремія. При зневодненні IV ступеня, крім зниження вмісту в крові калію і хлору, відзначається значний дефіцит бікарбонату, декомпенсований метаболічний ацидоз (дивись повний звід знань) і респіраторний алкалоз (дивись повний звід знань), гіпоксія (дивись повний звід знань) і прискорення I і II фаз згортання крові з підвищеним фибринолизом (дивись повний звід знань) і тромбоцитопенією (дивись повний звід знань).
Остаточний діагноз ставлять на підставі результатів бактеріологічні дослідження.
Лабораторна діагностика. Застосовують бактеріологічні та серологічний методи дослідження і виявлення специфічного бактеріофага.
Бактеріологічних метод є основним і служить для діагностики хвороби та виявлення збудника в об'єктах навколишнього середовища. Він ґрунтується на виділенні чистої культури збудника (дивись повний звід знань: Бактеріологічні методики) і її ідентифікації (дивись повний звід знань: Ідентифікація мікробів). Виділення культури проводиться поетапно. Дослідження передбачає посіви фекалій, блювотних мас, жовчі і інші на рідкі малопоживні середовища лужної реакції (pH 8,0-8,2), такі як 1% пептонна вода або 1% пептонна вода з телуриту калію для накопичення холерних вібріонів з подальшими висівами на щільні поживні середовища (дивись повний звід знань). Таке накопичення проводиться двічі (I і II середовища збагачення). Паралельно нативний матеріал засівається на щільні поживні середовища - прості (агар Хоттингера, мясопептонний, pH 7,8-8,6) і елективні (АЦДС - агарові кольорова диференціальна середовище та інші). Посіви інкубують при t ° 37 ° на 1% пептонній воді 6-8 год., На лужному агарі - 12-14 годин, на 1% пептонній воді з телуриту калію - 16-18 годин і на щільних елективних середовищах - 18-24 години .
У міру зростання зі середовищ накопичення виробляють висіву на щільні поживні середовища, а в разі підозри на наявність холерних вібріонів - мікроскопію мазків, вивчення рухливості і орієнтовну реакцію аглютинації на склі з холерними сироватками (дивись повний звід знань: Агглютинация). На щільних поживних середовищах відбирають підозрілі колонії, з матеріалом з них ставлять реакцію на оксидазу (дивись повний звід знань: оксидазний реакції), а залишок колонії відсіваються на поліуглеводние середовища. При підозрі на холеру з матеріалом з колоній ставлять орієнтовну реакцію аглютинації з холерної сироваткою 01 і сироватками Огава та Інаба. Матеріал з агглютинируют колоній відсіваються на поліуглеводние і звичайні агарові середовища, з неагглютінірующіхся - тільки на поліуглеводние. На поліуглеводних середовищах відбирають культури, викликають характерні для вібріонів зміни. За допомогою ідентифікують тестів (дивись повний звід знань: розділ Етіологія) визначають рід, вид, біовар і серотип (серовар) чистих культур, отриманих на різних етапах дослідження.
Для отримання позитивної відповіді досить скороченою ідентифікації, що включає розгорнуту реакцію аглютинації з холерної сироваткою 01 і сироватками Огава та Інаба, а також перевірку лізису фагом С і Ель-Тор і визначення групи по Хейбергом. Дослідження займає 18-48 годин, в деяких випадках - до 72 годин. При детальному вивченні виділеної культури, крім встановлення виду, биовара і серотипу, визначають фаготип, вірулентні і патогенні властивості. Для диференціації вірулентних і авірулентних штамів виявляють чутливість до холерних фагів і перевіряють гемолитические властивості збудника.
Серологічні методи дослідження є додатковими і дають можливість виявити перехворіли, а також судити про напруженості імунітету у вакцинованих осіб шляхом визначення антитіл в сироватці або плазмі крові і в фільтраті випорожнень. Для цього застосовують реакцію визначення аглютинінів, вібріоцидних антитіл і антитоксинів. Крім загальноприйнятої постановки цих реакцій, визначають вібріоцидних антитіла в сироватці крові на основі ферментації вуглеводів, використовують метод швидкого визначення аглютинінів в сироватці крові із застосуванням фазово-контрастного мікроскопа (дивись повний звід знань: Фазово-контрастна мікроскопія)), метод виявлення антитіл в сироватці крові за допомогою реакції нейтралізації антигену (дивись повний звід знань: Серологічні дослідження). Перспективний також метод ензим-мічених антитіл (дивись повний звід знань: Ензим-імунологічний метод).
З прискорених методів лабораторної діагностики холери найбільш широко застосовують люмінесцентно-серологічний метод (дивись повний звід знань: Імунофлюоресценція) і реакцію непрямої гемаглютинації - PHГА (дивись повний звід знань: гемаглютинації). Використовують також метод іммобілізації вібріонів холерної О-сироваткою, реакцію аглютинації із застосуванням фазово-контрастного мікроскопа, реакцію аглютинації в пептонній воді з холерної О-сироваткою, реакцію адсорбції фага (РАФ). Всі ці методи є додатковими до основного бактеріологічні методу.
Непрямим методом діагностики холери є виділення специфічного бактеріофага (дивись повний звід знань: Фагодіагностіка). Для виявлення фага в рідку живильне середовище вводять досліджуваний матеріал і молоду бульонную культуру холерного вібріона. Після інкубації при t ° 37 ° протягом 6-8 год. виробляють фільтрацію через мембранні фільтри № 1 або № 2 і в фільтраті визначають присутність фага за методом Граціа (дивись повний звід знань: Граціа метод).
Диференціальний діагноз. В даний час відрізнити холеру від інших гострих кишкових інфекцій досить важко, особливо на початку спалаху, так як вона частіше протікає в легкій формі (холера з зневодненням I ступеня). Найбільші труднощі представляє диференційний діагноз з харчові токсикоінфекції (дивись повний звід знань: Токсикоинфекции харчові) і на сальмонельоз (дивись повний звід знань). Ці хвороби на відміну від холери нерідко починаються з сильного ознобу, супроводжуються високою температурою тіла, болями в животі, нудотою, блювотою, пронос приєднується пізніше. Стілець рясний, але зберігає каловий характер. має різкий смердючий запах. Особливо важка диференціальна діагностика з рідко зустрічається гастроентерітіческом формою сальмонельозу, що протікає з різким зневодненням. В окремих випадках уточнення діагнозу неможливо без даних лабораторного дослідження. Холеру необхідно диференціювати з дизентерією (дивись повний звід знань), для якої характерні болі в животі, убогий з домішкою слизу і крові стілець, тенезми, несправжні позиви на дефекацію, підвищення температури тіла, відсутність ознак зневоднення і згущення крові. Однак у хворих на дизентерію, викликаної шигеллами Григор'єва - Шига, можливо виражене зневоднення, судоми. За клінічні, течією нагадує холеру з обезводненням I - II ступеня ротавірусний гастроентерит (дивись повний звід знань), він протікає у вигляді епідемічних спалахів і частіше спостерігається в осінньо-зимовий період. Екскременти при ротавірусної гастроентериті водянисті, пінисті, характерно грубе бурчання в кишечнику, загальна слабкість, відзначається гіперемія і зернистість слизової оболонки глотки, іноді крововиливи.
Холеру слід диференціювати з отруєннями отруйними грибами (дивись повний звід знань: Гриби, т. 29, доп. Матеріали), органічними і неорганічними хімічний препаратами або отрутохімікатами, при цьому особливу увагу слід звертати на анамнез. При отруєннях першими клінічні, ознаками є нудота, блювота, сильні болі в животі, пронос приєднується пізніше, в екскрементах нерідко є домішки крові. Температура тіла, як правило, залишається нормальною (дивись повний звід знань: Отруєння).
лікування
Лікування найбільш ефективно в перші години початку хвороби. Тому медичний служба і, в першу чергу, інфекційні стаціонари, повинні перебувати в постійній готовності до прийому хворих на холеру і мати необхідний запас лікарських засобів.
Лікування визначається станом хворого, перш за все ступенем зневоднення. Хворим з зневодненням I і II, а іноді і III ступеня зазвичай буває достатньо введення рідини через рот. Найкраще хворому давати пити або вводити через тонкий зонд в шлунок малими порціями рідина Ораліт, що містить в 1 л води 3,5 грам хлориду натрію, 2,5 грам бікарбонату натрію, 1,5 грам хлориду калію і 20 грам глюкози (сахарози). Обсяг випитої рідини має дорівнювати обсягу рідини, втраченої за час хвороби організмом з випорожненнями, блювотними масами і сечею, що встановлюється за ступенем зневоднення. При цьому наголошується швидке зникнення симптомів зневоднення, відновлення гемодинаміки і функції нирок. Якщо при введенні рідини в шлунок лікувальний ефект недостатній, а також у випадках зневоднення III - IV ступеня для відшкодування вже наявних втрат рідини вводять протягом 2 годин розчин квартасоль або трисоль в обсязі, відповідному втрати ваги тіла. Квартасоль містить в 1 л апірогенної води 4,75 грам хлориду натрію, 1,5 грам хлориду калію, 2,6 грам ацетату натрію і 1 грам бікарбонату натрію. Трисоль, або розчин 5: 4: 1, що отримав широке міжнародне визнання, містить в 1 л апірогенної води 5 грам хлориду натрію, 4 грам бікарбонату натрію і 1 грам хлориду калію. Розчини вводять внутрішньовенно або внутрішньоартеріально. Перед введенням їх слід підігріти до t ° 38-40 °. Перші 2-3 літрів вливають зі швидкістю 100- 120 мілілітрів в 1 хвилин, потім швидкість перфузії поступово зменшують до 30-60 мілілітрів в 1 хвилин.
В подальшому здійснюють корекцію триваючих втрат рідини і електролітів. З метою більш точного обліку втрат використовують ваги-ліжко або так званий холерну ліжко. У цей період обсяг і швидкість рідини, що вводиться залежать від частоти стільця, обсягу випорожнень і кількості блювотних мас: чим більше організм втрачає рідини, тим інтенсивніше її слід вводити. Тому кожні 2 години підраховують обсяг втраченої рідини і відповідно змінюють швидкість введення розчину. Наприклад, якщо хворий за попередні 2 години втратив 2,5 літрів, то вводять 2,5 літрів розчину.
Введення сольового розчину триває до припинення проносу і повного відновлення функції нирок, що в середньому для хворих з II і III ступенем зневоднення становить 25-30 годину. Хворим з IV ступенем зневоднення (алгід) сольовий розчин вводять найчастіше протягом 2-4 діб В середньому за цей час вони отримують близько 36 літрів рідини. Переважання кількості сечі над кількістю випорожнень дозволяє передбачити час нормалізації стільця за 6-12 год. і припинити внутрішньовенне введення рідини при відсутності блювоти. Слід пам'ятати, що через легені і шкіру дорослий хворий на добу втрачає 1 -1,5 літрів рідини, це також необхідно враховувати при відшкодуванні її добових втрат.
У дітей та осіб похилого віку форсоване введення рідини може викликати гіпергідратацію (надмірний вміст рідини) з можливим розвитком набряку мозку і легень (дивись повний звід знань: Набряк легенів, Набряк і набухання головного мозку), тому внутрішньовенні інфузії у них при первинній регідратації проводять більш повільно (протягом 3-4 годин і більше).
У періоді реконвалесценції призначають солі калію, частіше у вигляді розчину, що складається з 100 грам ацетату калію, 100 грам бікарбонату калію і 100 грам цитрату калію в 1 літрів води. Цей розчин хворі п'ють по 100 мілілітрів 3 рази на день.
Хворому повинен бути забезпечений ретельний догляд. Під час блювоти необхідно підтримувати голову хворого. Захворювання на холеру супроводжується значним зниженням температури тіла, тому необхідно вживати всіх заходів до зігрівання хворого, в палатах повинно бути тепло. Після припинення блювоти дієта повинна складатися з слизових супів, рідких каш, кислого молока, картопляного пюре, киселів; призначають вітаміни.
Всім хворим і вібріононосіїв призначають тетрациклін по 0,3 0,5 грам кожні 6 годин протягом 5 днів. Менші разові і добові дози затягують одужання і подовжують терміни виділення холерних вібріонів. При непереносимості хворим тетрацикліну може бути застосований левоміцетин або фуразолідон.
Які перехворіли на холеру виписують із стаціонару після зникнення всіх клінічних, симптомів і отримання негативних результатів трьох бактеріологічні досліджень випорожнень. Бактеріологічних дослідження проводять через 24-36 годин після закінчення лікування антибіотиками протягом 3 днів поспіль. Перший забір випорожнень проводять після призначення реконвалесцента сольового проносного (20-30 грам сульфату магнію). Лише один раз виробляють бактеріологічні дослідження дуоденального вмісту.
профілактика
Епідемічне благополуччя по холері може бути досягнуто здійсненням заходів адміністративного, комунального та медичного характеру. З цією метою складається і щорічно коригується комплексний протиепідемічний план міністерствами охорони здоров'я союзних і автономних республік, крайовим, обласним, районним та міським відділами охорони здоров'я спільно з відомчими органами охорони здоров'я по республіці, краю, області, місту і району. План затверджується радами міністрів союзних і автономних республік, крайовими, обласними, міськими та районними держадміністраціями. У плані, зокрема, передбачається: підготовка відповідних приміщень і складання схем розгортання в них стаціонарів для хворих на холеру, провізорних стаціонарів, ізоляторів (дивись повний звід знань), обсерваторів (дивись повний звід знань: Обсерваційні пункт) і бактеріологічних лабораторій (дивись повний звід знань); створення матеріально-технічної бази для перерахованих установ; підготовка медпрацівників по епідеміології, лабораторної діагностики, клініки і лікування холери (диференційовано для різних категорій учнів); розстановка наявних в області (республіці, краї) сил для забезпечення при необхідності лікувально-профілактичних і протиепідемічних заходів. Лікувально-профілактичні та протиепідемічні заходи трохи відрізняються в залежності від епідемічної обстановки: при загрозі поширення холери, в осередку холери і після ліквідації вогнища холери.
Заходи при загрозі поширення холери. Район (область, край) оголошується загрозливих в тому випадку, якщо на сусідній адміністративної території, включаючи суміжні країни, або на території несопредельного іноземної держави, з яким є інтенсивні прямі транспортні зв'язки, випадки захворювання на холеру взяли широке епідемічне поширення. Комплекс заходів щодо попередження холери в районах, де є загроза занесення цього захворювання, проводиться за заздалегідь розробленими планами, які коригуються відповідно до конкретно склалася епідемічною обстановкою.
Загальне керівництво заходами щодо профілактики холери здійснюють надзвичайні протиепідемічні комісії (НПК) республіки, області (краю), міста, району. При надзвичайні протиепідемічні комісії створюється постійно діючий оперативний орган - протиепідемічний штаб на чолі з завідувачем обласним (крайовим), міським відділом охорони здоров'я або головним лікарем району.
На території, де передбачається можливість занесення холери, активно виявляються хворі з гострими шлунково-кишкові захворювання і госпіталізуються в провізорні відділення з обов'язковим одноразовим бактеріологічні обстеженням на холеру; при необхідності проводиться вакцинація населення (дивись повний звід знань: нижче); особи, які прибувають з місць, неблагополучних по холері, без посвідчень про проходження обсервації (дивись повний звід знань) в осередку або з неправильно оформленими посвідченням піддаються 5-денний обсервації з одноразовим бактеріологічні обстеженням на холеру. Забороняється продаж антибіотиків і сульфаніламідних препаратів без рецепта лікаря. Вода відкритих водойм і джерел централізованого водопостачання, а також господарсько-побутові стічні води досліджуються на наявність холерних вібріонів. Органами та установами охорони здоров'я здійснюється щодекадний аналіз захворюваності на гострі кишкові інфекції з їх етіологічного розшифровкою. Посилюється контроль за санітарний охороною вододжерел (дивись повний звід знань: Санітарна охорона водойм) і режимом хлорування води (дивись повний звід знань: Хлорування питної води); кількість залишкового хлору в мережі водопроводів доводиться до 0,3-0,4 міліграмів на 1 л. У населених пунктах, що не мають централізованого водопостачання, забороняється використання води для пиття і господарсько-побутових цілей з відкритих водойм (річок, каналів, озер) без попереднього знезараження (дивись повний звід знань: Знезараження води). Для забезпечення населення водою організовується доставка доброякісної водопровідної води. Польові стани, навчальні заклади, підприємства та установи забезпечуються хлорованої або свежекіпячёной водою. Посилюється контроль за санітарний станом населених пунктів, підприємств громадського харчування і харчової промисловості. Особлива увага приділяється підтриманню належного санітарний стану в місцях масового скупчення людей (ринки, транспорт, вокзали, кемпінги, готелі та інші) і в громадських вбиралень. Проводиться боротьба з мухами, особливо в місцях можливого їх виплоду. На всіх шосейних дорогах, що ведуть з неблагополучних по холері районів, силами медпрацівників організовуються тимчасові санітарно-контрольні пункти (СКП), а силами міліції - контрольно-пропускні пункти (КПП). санітарно-контрольні пункти організовуються також на залізничних, річкових, морських вокзалах і автовокзалах, а також в аеропортах (дивись повний звід знань: Карантин, карантинізація).
На санітарно-контрольні пункти покладаються обов'язки щодо виявлення хворих з шлунково-кишкові розлади; виявлення осіб, які прямують з неблагополучних по холері місцевостей, і перевірка наявності у них обсервацій посвідчень. На санітарно-контрольні пункти покладається також забезпечення транспорту дезінфекційними засобами.
Виявлених на санітарно-контрольні пункти хворих з шлунково-кишкові розлади направляють в найближчий провізорний стаціонар, а на осіб, які перебували в контакті з такими хворими, наступними з неблагополучних по холері районів, складаються списки, які передаються в територіальну (за місцем проживання) СЕС для здійснення спостереження за цими особами і обстеження їх на вибриононосительство.
Пасажирські поїзди і суду, котрі виконують рейси з неблагополучних по холері місцевостей, супроводжуються бригадами, що складаються з медпрацівника і представника міліції. В обов'язки бригад, які супроводжують потяги і суду, входять: виявлення хворих з шлунково-кишкові розлади і осіб, які перебували в контакті з ними, контроль за дотриманням санітарний стану на транспортних засобах, проведення санітарно-просвітницька роботи серед пасажирів. Виявленого під час перевезення хворого з шлунково-кишкові розладом негайно тимчасово ізолюють в одному з звільнених купе (каюті), у нього забирають матеріал для бактеріологічні дослідження (фекалії, блювотні маси), проводять поточну дезінфекцію в місцях загального користування.
Адміністративні та медичні заходи щодо попередження занесення холери з зарубіжних країн проводяться відповідно до діючих Міжнародних медико-санітарних правил (дивись повний звід знань) і Правилами по санітарній охороні території СРСР від завезення і розповсюдження карантинних та інших інфекційних захворювань (дивись повний звід знань: Санітарна охорона території).
Заходи в осередку холери. Осередком холери є окремі домоволодіння, житловий ділянку (група будинків), район міста, населений пункт, місто або група населених пунктів, об'єднаних виробничими, транспортними зв'язками, близькістю розташування до місця, де виявлені хворі на холеру або вібріононосії. При виявленні захворювань (або вібріононосіїв) в ряді населених пунктів осередком холери може бути вся адміністративна територія району, області, краю.
Протиепідемічними і санітарно-профілактичними заходами, спрямованими на локалізацію та ліквідацію вогнища холери, є: обмежувальні заходи і карантин (дивись повний звід знань: Карантин, карантинізація); виявлення і госпіталізація хворих на холеру; виявлення і госпіталізація хворих на гострі шлунково-кишкові захворювання; виявлення і госпіталізація вібріононосіїв; виявлення та ізоляція осіб, що стикалися з хворими, вибриононосителями, а також були в контакті з об'єктами навколишнього середовища, зараженість яких встановлена; епідеміологічне обстеження (дивись повний звід знань) в кожному окремому випадку захворювання на холеру; бактеріологічні обстеження хворих, вібріононосіїв, осіб, що стикалися з хворим, а також об'єктів навколишнього середовища; лікування хворих на холеру і вібріононосіїв; поточна і заключна дезінфекція (дивись повний звід знань); очистка населених місць (дивись повний звід знань), постачання доброякісною водою, санітарно-гігієнічних режим на підприємствах харчової промисловості, об'єктах громадського харчування і торгівлі; санітарно-просвітня робота серед населення.
Заходи після ліквідації вогнища холери. За особами, які перенесли холеру, і вибриононосителями після їх санації встановлюється диспансерне спостереження на термін, який визначається наказами МОЗ СРСР. Про виписку особи, який переніс холеру, або вібріононосія (після закінчення його санації) головний лікар лікарні повідомляє завідувачу обласним (міським) відділом охорони здоров'я за місцем проживання виписується. Диспансерне спостереження проводить кабінет інфекційних захворювань (дивись повний звід знань). Працівники головних споруд водопроводу, молочної промисловості, молочних і сироварних заводів, ферм, зливних пунктів тощо, працівники з виробництва, переробки, зберігання, заготівлі, перевезення та продажу продуктів харчування, напоїв, працівники з очищення та миття виробничого устаткування, інвентарю і тари на харчових підприємствах, всі працівники підприємств громадського харчування, особи, які обслуговують санаторії, лікувальний-проф. і дитячі установи, виписуються на роботу після п'ятикратного щоденного бактеріологічні обстеження на вибриононосительство. Бактеріологічних обстеження осіб зазначених категорій перед випискою їх на роботу починається через 36 годин після припинення лікування антибіотиками.
В процесі диспансерного спостереження особлива увага приділяється бактеріологічні обстеження перехворів. У перший місяць проводиться бактеріологічні дослідження фекалій 1 раз в 10 днів і одноразово - жовчі, в наступний період фекалії досліджують 1 раз в місяць. Осіб, які перенесли холеру, і санувати вібріононосіїв знімають з диспансерного спостереження після негативного бактеріологічного дослідження фекалій на холеру. Зняття з диспансерного обліку здійснює комісія в складі гл. лікаря поліклініки, інфекціоніста, дільничного лікаря і районного епідеміолога.
Протягом року після ліквідації спалаху холери проводиться активне виявлення хворих з гострими шлунково-кишкові розлади на всіх етапах надання населенню медичної допомоги, а також шляхом проведення подвірних обходів 1 раз в 5-7 днів. Виявлені хворі негайно госпіталізуються незалежно від тяжкості і клінічні, проявів захворювання. Всі госпіталізовані хворі піддаються триразового (3 дні поспіль) обстеження на вибриононосительство, проводиться визначення титрів вібріоцидних антитіл в парних сироватках крові. Лікування антибіотиками і сульфаніламідними препаратами цих хворих можна починати після встановлення діагнозу захворювання.
Не рідше одного разу на 10 днів з урахуванням епідемічної обстановки і санітарно-гігієнічних стану населеного пункту проводяться бактеріологічні дослідження води з джерел питного водопостачання, відкритих водойм, господарсько-побутових стічних вод на наявність холерних вібріонів. Кількість залишкового хлору в розводящої водопровідної мережі систематично підтримується на рівні 0,3-0,4 міліграм / л.
Ведеться постійний суворий контроль за дотриманням санітарно-гігієнічних режиму на підприємствах громадського харчування, харчової промисловості і торгівлі продовольчими товарами. Здійснюється строгий постійний контроль за своєчасною і якісною очищенням населених пунктів, за правильним змістом звалищ. В квартирі регулярно боротьба з мухами. Систематично ведеться санітарний-просвіт. робота (лекції, бесіди, виступи в місцевій пресі, по радіо, телебаченню, видання пам'яток, листівок тощо) щодо профілактики холери та інших шлунково-кишкові інфекційних захворювань. Проводиться вакцинація (ревакцинація) проти холери всього населення даної території.
Всі перераховані заходи здійснюються протягом 1 року після ліквідації спалаху холери до закінчення наступного епідемічного сезону за умови, якщо протягом цього року не виявляються нові випадки захворювань або вібріононосії.
Специфічна профілактика. Питання про профілактичної імунізації (дивись повний звід знань) різних контингентів і груп населення вирішується в кожному конкретному випадку в залежності від епідемічної ситуації.
Профілактична імунізація корпускулярним вакцинами (дивись повний звід знань: Вакцини) запобігає клінічно виражені захворювання на холеру приблизно у 40-50% щеплених людей в середньому протягом 5 6 місяців При цьому зазначені ступінь і тривалість ефекту профілактичної імунізації спостерігаються лише після дворазового підшкірного введення вакцини з 7 - 10-денним інтервалом; після однократного підшкірного введення вакцини напруженість і тривалість формується імунітету значно менше виражені.
Комітет ВООЗ з міжнародного епідеміологічного нагляду за інфекційними хворобами в грудні 1970 рік констатував, що в справжній, час вакцинація не є ефективним методом запобігання поширенню холери, це підтверджується тим, що в групі вакцинованих пацієнтів ступінь захворюваності знизилася приблизно на 50% але порівняно з невакцинованих, проте дія вакцини тривало щонайбільше 6 місяців Більш того, було встановлено, що в звичайних умовах (т. е. не в рамках спеціальних дослідів) вакцинація не дає і цього ступеня зниження захворюваності на холеру для населення країни в цілому.
При вирішенні питання про доцільність проведення масових протихолерних щеплень при виниклої епідемії холери необхідно враховувати наявність сил і засобів для госпіталізації всіх хворих, ізоляції перебували з ними в контакті, активного виявлення і госпіталізації всіх осіб, які страждають розладом функції кишечника, а також ізоляції осіб, які перебували з ними в контакті, лабораторного обстеження всіх осередків, тобто для проведення заходів, які в найкоротші терміни повинні забезпечити локалізацію та ліквідацію виниклого вогнища.
Проведення в стислі терміни щеплень великому числу людей (з урахуванням підшкірного введення холерної вакцини) зажадає величезної кількості медперсоналу. При цьому слід мати на увазі, що послепрівівочних імунітет у частині щеплених настає не раніше 20-го дня від початку імунізації; за цей час епідемічний осередок може бути ліквідований за допомогою інших протихолерних заходів.
На підставі викладених даних в нашій країні було визнано недоцільним використання вакцинопрофілактики холери як заходи, здатної локалізувати і ліквідувати в стислі терміни виникають спалахи холери. Досвід Радянського Союзу щодо ліквідації спалаху холери без масової вакцинації на основі епідеміологічно обґрунтованих заходів був схвалений Комітетом експертів ВООЗ (1970), який зазначив, що цей досвід повинен послужити прикладом для інших країн, які стикаються з ідентичними проблемами.
Масова протихолерні імунізація населення цілком виправдана лише у випадках передбачення можливої епідемії холери або на територіях, що межують з неблагополучними по холері районами і країнами, де протиепідемічні заходи проводяться недостатньо активно. Вона більш необхідна в населених пунктах з незадовільними санітарно-комунальними умовами, де відзначається підвищена захворюваність на кишкові інфекції, що вказує на можливість розвитку в них епідемії холери. В населених пунктах з хорошими санітарно-комунальними умовами, забезпечених доброякісною питною водою та ефективними очисними спорудами каналізаційної системи, навряд чи доцільно вводити систему імунопрофілактики холери.
При виникненні показань до проведення імунопрофілактики в першу чергу роблять щеплення працівникам мережі громадського харчування, особам, зайнятим у виробництві, зберіганні, транспортуванні та реалізації продуктів харчування, персоналу головних споруд водопроводу та інші
Поряд зі звичайною корпускулярної вакциною в останні роки в СРСР розроблена нова вакцина - холероген-анатоксин. Всебічне вивчення цієї вакцини показало, що вона має імуногенність перевага перед корпускулярної вакциною і слабко виражені реактогенність, однак епідеміологічні ефективність вакцини поки невідома, т. До вона може бути встановлена тільки при контрольованому випробуванні, здійснюваному в умовах поширення холери на певній території. Холероген-анатоксин вводять підшкірно щорічно одноразово, при ревакцинації (за епідемічними показаннями) - не раніше ніж через 3 місяців після первинної аплікації. Для дорослих (18 років і старше) доза препарату для первинної вакцинації та ревакцинації становить 0,5 мілілітрів, для дітей у віці 15-17 років - 0,3 і 0,5 мл, у віці 11-14 років - 0,2 і 0,4 мілілітрів, у віці 7 -10 років-0,1 і 0,2 мілілітрів.
⇓ Повний звід знань. Том перший А. ⇓холестаз ⇒
Вас категорично не влаштовує перспектива безповоротно зникнути з цього світу? Ви не бажаєте закінчити свій життєвий шлях у вигляді огидної гниючої органічної маси пожирає копошаться в ній могильними хробаками? Ви бажаєте повернувшись в молодість прожити ще одне життя? Почати все заново? Виправити скоєні помилки? Здійснити нездійснені мрії? Перейдіть за посиланням:
Перш ніж розкрити симптоматику хвороби і вплив на організм, дамо визначення хвороби. Холера - вірусне інфекційне захворювання, збудником є мікроорганізм Vibrio cholerae. Основне місце ураження - тонка кишка. У хворого спостерігається рідкий стілець, блювота, інтоксикація. Хворіючи, людина позбавляється до 40 літрів рідини на добу, викликаючи зневоднення, ризик смертельного результату. Щороку хвороба вражає більше 5 мільйонів чоловік - 3-5% гинуть. Відноситься до інфекцій, які представляють особливу небезпеку для життя людини. Для холери характерні диспепсичні синдроми, при яких яскраво виражено зневоднення організму.
Хвороба холера відома з античності, в Європу прийшла в 19 столітті. Пік пандемії в Росії стався в другій половині 19 століття, який співпав з Кримською війною - смертність обчислювалася шестизначними цифрами. У 1854 році в центрі Лондона заразилося холерою більше 500 чоловік. Доповідь Дж.Сноу про вплив системи водопостачання на поширення холери дав стимул до вдосконалення каналізації.
Відкрив холерну бактерію Ф. Пачіно в 1853 році і Е.Недзвецкій в 1872 році.
Холера поширилася по всіх куточках земної кулі. Основні осередки зараження - країни Африки, Латинської Америки. Інфекційне поширення пов'язане з антисанітарією, в якому живе людина. Збудниками є мікроби, що містяться на предметах і необроблених продуктах.
Історія хвороби починала шлях з давніх-давен, забравши життя десятків мільйонів людей. Ставитися до лікування потрібно серйозно. Інфекційні хвороби забрали більше життів, ніж війни!
Властивості холерного вібріона
Виробляючи отрута, мікроби пошкоджують слизову кишки. Під дією отрути порушується водно-сольовий баланс, відбувається зневоднення організму у людини.
Властивості токсинів:
- Руйнування епітелію тонкого кишечника.
- Дратують травну трубку, викликаючи блювотні спонукання, рідкі випорожнення.
- Порушують водно-сольовий баланс.
Бактерія розвивається при 16-40С. Оптимальний варіант існування холерного вібріона - 36-37С. Температура нижче нуля не страшна.
Збудник хвороби не сприйнятливий до лугу, на продуктах харчування, поверхнях і грунті бактерії живуть до місяця, у воді - пару місяців.
Патогенез під час холери:
Заражена їжа, рідина → проникнення в тонку кишку → присмоктування бактерії до стінок кишечника → збільшення популяції мікроба на слизовій оболонці кишки → виділення токсинів СТХ, отрута дезорієнтує нормальну роботу тонкої кишки → через токсинів, порушується водно-сольовий баланс, водні та соляні частинки виходять з кишечника → клітини зневоднюються й гинуть, бактерії залишають організм разом з мертвими клітинами.
Етіологія недуги: джерело захворювання - бактерія, представлена біотипів хвороби і Ель-Тор. Клініка холери Бенгал має здатність виділяти схожий з біотипів холерної бактерії екзотоксин.
Причини виникнення холери
Причини хвороби:
- Заражена людина.
- Носій бактерії. За зовнішніми ознаками не виглядає зарядженим.
Екскременти і блювота хворого без запаху. Заражені речовини не помічаються, що призводить до поширення інфекційного захворювання.
Механізм передачі бактерій - фекально-оральний, вібріони виходять з організму через кал, при блювоті. Повітряно-крапельним шляхом хвороба не передається.
Основні шляхи інфікування холерою:
- Через воду: в забрудненій воді високий вміст бактерій. Під час купання існує величезний ризик зараження. Мити посуд, продукти харчування в такій воді не рекомендується.
- Контактно-побутовий: предмети побуту, ручки дверей, посуд, білизну та інші предмети, з якими контактував хворий, сповнені збудниками хвороби.
- Харчовий: молочна і рибна продукція, фрукти і овочі, які не пройшли теплову обробку. потрапляє на продукти через воду, носія, мух.
симптоматика хвороби
Ознаки холери:
- Блювота від вживаної їжі.
- Підвищення температури тіла.
- Зневоднення організму: сухість в ротовій порожнині.
- Стілець при холері: рідкий, безбарвний, біло-сірий.
Інкубаційний період холери - пару годин, частіше 2-3 діб.
Класифікація зараження:
- Стерта.
- Легка.
- Середньої тяжкості.
- Важка.
- Дуже важка.
Виділяють 4 ступеня дегідратації:
- Перша - зневоднення становить 1-3% від маси тіла.
- Друга фаза - 4-6% від загальної ваги хворого (середня тяжкість).
- Третя - хворий втрачає 7-9% загальної рідини людини.
- Четверта - дегідратація понад 9%.
Для стертою форми холери характерний разовий рідкий стілець, відсутність зневоднення, лихоманка відсутня. Перші ознаки - різкий потяг до стільця, водянисті випорожнення. Відсутня больовий синдром, росте число «походів» на стілець, збільшується обсяг випорожнення. В результаті зневоднення проявляється нездужання, бажання пити, сухість в ротовій порожнині. Період хворобливого стану - 1-2 діб.
При втраті рідини на другій стадії інфекція прогресує, пронос поєднується з часто повторюваною блювотою. За колірною гамою фекалії і блювота ідентичні. Спостерігається сухість в ротовій порожнині, бліда очна сітківка, в'янення шкіри. Частота випорожнень - до 10 разів за день. Виражені ускладнення: судоми кінцівок, хрипота голосу. Тривалість протікання хвороби - до 5 днів.
Для важкої форми характерний ексікоз через сильний рідкого стільця (втрачається до 1,5 літрів рідини за 1 акт випорожнення). Симптоми: млявість шкіри, поява тахіпное, наростання тахікардії, ниткоподібний пульс, швидко падає АТ, зниження сечовиділення.
Алгідний тип холери (важче за формою) - швидке розвиток інфекції, що супроводжується сильною блювотній масою, частими позивами до стільця. Ослаблений імунітет. Температура тіла через пару годин досягає 34-35С. У хворого втрачається більше 12% рідини в організмі. Симптоми холери: задишка, анурія, розвиток паралічу кишкових м'язів.
Зовнішній вигляд хворого:
- запалі очі;
- втрата голосу;
- тьмяність склер;
- втягнутий живіт.
Лабораторна діагностика показує результати аналізів: щільність крові перевищує 1,035; індекс співвідношення обсягу еритроцитів до загального обсягу плазми - 0,65-0,7л / л.
Небезпека розвитку холери у дітей до 3 років
Найбільш схильні до холері діти молодше трирічного віку. Зневоднення гірше переноситься малюками. Дітям значно складніше визначити рівень дегідратації, спираючись на щільність плазми. Для чіткого і вірного аналізу слід зважувати малюка.
Диференціальна характеристика симптомів відмінна від протікання у дорослих. Особливість холерного вібріона у малюків:
- Безпідставне підвищення температури.
- Адинамія.
- Яскраво виражені епілептиформні припадки.
Час протікання хвороби - до 10 діб. Своєчасна регідратація, відшкодування електролітів - головна мета швидкого відновлення організму.
діагностика
При епідеміологічної спалаху діагноз захворювання не представляє труднощів. У місцевостях, де холера не проявляє, необхідно бактеріальне підтвердження.
Методи діагностики захворювання:
- об'єктивний - тяжкість недуги визначається симптомами;
- бактеріологічний - здається посів випорожнень, блювотних мас. Визначається збудник холери;
- серологічний - з використанням сироватки крові визначається наявність антигену вібріона;
- відносна щільність плазми - допомагає встановити ступінь захворювання.
- експрес-діагностика.
Захворювання важливо вчасно діагностувати, щоб призначити правильне лікування холери, уникнути наслідки.
лікування хвороби
Методи боротьби з хворобою включають:

- Жирні бульйони.
- Супи на молочної продукції.
- Борошняні вироби.
- Кисломолочні продукти.
- Свіжі і сушені фрукти, овочі.
- Солодке - варення, мед, цукор.
- Гостра їжа.
- Копчена продукція.
Дозволені продукти:
- Суп на воді з рисом, вівсяною кашею.
- Каші на воді.
- Сухарики.
- Котлети на пару з нежирної м'ясної продукції: курка, телятина, кролятина.
- Компот із смородини, айви.
- Знежирений сир.
лікування медикаментами
Щоб боротися з зневодненням, пацієнту необхідно пити, вводити всередину кишечника розчин з води і солі. При важкій формі захворювання розчин вводиться в вену.
Щоб знищити бактерію, використовують антибіотики:
- Левоміцетин.
- Доксициклін.
Необхідно проконсультуватися з лікарем, що визначає дозування, кількість прийомів в день.
Народні методи лікування холери
Холера не лікується народними засобами! Народні методи лікування не рекомендується використовувати як основні - їх використовують як супутні головним.
- Зігрівання - при зниженій температурі пацієнту слід накласти пальника на організм, температура кімнати не повинна бути менше 35С.
- Барвінок малий. Рецепт: 1 ч.л. висушеної трави заварити в склянці води. Остудити, процідити, вживати по 100 мл тричі на день. Напій допомагає від рідкого стільця, дезінфікує кишківник.
- Червоне вино, що містить танін, зупиняє популяцію холерних бактерій.
- Ромашковий, м'ятний чай. Розвести в рівній частці трави. 5 ст.л. змішаного матеріалу розвести в літрі рідини. Прокип'ятити. Пити 1,5-2 літра на день малими дозами. Володіє антизапальними властивостями.
наслідки хвороби
Відсутність кроків до лікування недуги, затягування призводить до:
- Гіповолемічного шоку (знижений артеріальний тиск).
- Порушення функцій нирок. Характеризується зменшенням виділення азотистого шлаку, щільності сечі, ацидозом.
- М'язовим судом.
- Тромбофлебіту.
- Порушення дихання.
- Гострого порушення кровообігу в мозку.
- Повторного інфікування іншими типами мікробів.
профілактика
За особами, які приїздять із неблагополучних по холері країн, необхідно спостерігати не менше 5 діб.
СанПіН (Санітарні норми і правила) про холеру включають заходи, що перешкоджають поширенню хвороби на території країни.
Профілактика холери:
- Хвора людина переміщається в окреме приміщення - ізолятор. Після зникнення симптомів його вивільняють. Важливо провести 3 діагностування з періодичністю раз на день. Результати дослідження повинні показати відсутність мікробів в організмі.
- Збирають контактували з зараженим - тричі беруть аналіз крові, призначають лікування антибіотиками.
- Робоче місце і приміщення, в якому знаходився хворий, необхідно продезінфікувати. Робиться протягом 3 годин після госпіталізації.
Під час дезінфекції необхідно дотримуватися запобіжних попередження, що виключають ймовірність зараження - проводити процедуру в спеціальному одязі, рукавичках, масці.
Щеплення від недуги
Специфічна профілактика включає вакцину, що вводиться під шкіру. Екстрена профілактика включає використання препаратів, що перешкоджають поширенню бактерій.
Щеплення від холери - важливий етап для попередження виникнення захворювання. Ефективність медикаментів, що вводяться під шкіру, не доведена до кінця - їх не рекомендується використовувати. Вакцина проти холери - не універсальна захисний метод. Є доповненням до решти заходів, які вбивали джерело інфекції і вірус.
Вакцинація допомагає виявити носіїв інфекції у дорослих і дітей, виключити поширення хвороби. На додаток до вакцини беруть буферний розчин - для захисту препарату від дії кислоти шлунка. Вводиться 2 дози з інтервалом в 1 тиждень. Вакцина Dukoral захищає організм на півроку. Можна робити щеплення дітям старше 2 років.
Холера - кишкова інфекція, що викликається різними бактеріями, здатними привести до серйозних порушень організму і смерті!
І інтоксикацією. Під час хвороби людина втрачає до 40 літрів рідини на добу, що може привести до смертельного зневоднення. Щорічно на холеру захворюють 3-5 мільйонів людей, близько 100-150 тисяч з них гинуть.
Поширення холери.До 1817 року холерою хворіли тільки жителі Індії, але потім захворювання поширилося за її межі. Сьогодні воно реєструється у 90 країнах світу. Незважаючи на всі старання медиків все ще не вдається перемогти холеру. В Африці, Латинській Америці, Південно-Східної Азії постійно існують вогнища хвороби. Це пов'язано з антисанітарними умовами, в яких живуть люди. Високий ризик заразитися холерою у туристів, які відвідують Гаїті, Домініканську Республіку, Кубу, Мартініці.
Найчастіше хвороба спалахує після соціальних катаклізмів, землетрусів або інших стихійних лих. Коли велика кількість людей виявляється без питної води. Стічні води потрапляють у водойми, звідки люди беруть воду для приготування їжі і де миються. В таких умовах, якщо захворює одна людина, то заражаються і інші. Тому холера виникає в формі епідемій, коли хворіють до 200 тисяч чоловік.
Властивості збудника.Бактерії виробляють токсини, які пошкоджують оболонку тонкого кишечника. Саме з дією бактеріальних отрут пов'язано порушення електролітного балансу і зневоднення.
Токсини, що виділяються холерним вібріоном, мають такі властивості:
- руйнують епітелій тонкої кишки;
- викликають рясне виділення води в просвіт кишечника. Ця рідина виводиться з організму у вигляді випорожнень і блювання.
- порушують всмоктування солей натрію в кишечнику, що призводить до порушення водно-сольового балансу і до судом.
Холерний вібріон гине при висушуванні, дії сонячного світла, нагріванні до 60 ° C і вище, при контакті з кислотами. Тому люди з підвищеною кислотністю шлункового соку рідко хворіють. Швидко гине при обробці кислотами і дезрастворе.
Збудник холери любить лужне середовище. У грунті, на забруднених харчових продуктах і предметах холерний вібріон може прожити кілька тижнів. А в воді кілька місяців.
Життєвий цикл холерного вібріона.
- Бактерії проникають в організм людини з їжею і водою.
- Частина з них гине в шлунку, але деякі долають цей бар'єр і виявляються в тонкому кишечнику.
- У цьому сприятливому лужному середовищі вібріон прикріплюється до клітин слизової оболонки кишечника. Він не проникає всередину клітин, а залишається на поверхні.
- Холерні вібріони розмножуються і виділяють токсин СТХ. Цей бактеріальний отрута зв'язується з оболонками клітин тонкого кишечника і викликає зміни в їх роботі. У клітинах порушується обмін натрію і хлору, що призводить до виділення великої кількості іонів води і солей в просвіт кишечника.
- Зневоднення клітин призводить до порушення зв'язку між ними і загибелі. Мертві клітини слизової оболонки виводяться з організму разом з холерним вібріоном.
причини холери
 Джерело інфекції:
Джерело інфекції:- хвора людина;
- бактеріоносій, який виділяє холерний вібріон, але не має ознак хвороби.
Механізм передачі холерифекально-оральний - хвора людина виділяє бактерії при блювоті і проносі. Проникнення в організм здорової людини відбувається через рот. Неможливо заразитися холерою повітряно крапельним шляхом.
шляхи передачі:
- Водний (основний) - через забруднену випорожненнями воду. У теплих прісних і солоних водоймах, забруднених стічними водами, концентрація бактерій дуже висока. Люди заражаються, вживаючи воду і під час купання. Такою водою небезпечно мити посуд і продукти.
- Контактно-побутовий - через предмети, дверні ручки, посуд, білизну, забруднені блювотними масами або випорожненнями хворого.
- Харчовий - через устриці, мідії, креветки, молочні продукти, фрукти, рибні та м'ясні страви не пройшли теплову обробку. На продукти бактерії потрапляють з брудною водою, від носіїв або за допомогою мух.
- Купання в забруднених водоймах, миття в них посуду, вживання води.
- Вживання в їжу морепродуктів, особливо сирих молюсків.
- Відвідування країн з низьким рівнем життя, де відсутні водопровід і каналізація, не дотримуються санітарні норми.
- Великі табори біженців, де не дотримується санітарія, і немає безпечних джерел питної води.
- Війни, соціальні катаклізми, коли з'являється дефіцит питної води.
- У групі ризику люди, які страждають гастритами зі зниженою кислотністю і ахілією (стан при якому шлунковому соку відсутній соляна кислота).
профілактика холери
Що робити, якщо високий ризик розвитку холери?
 Для того щоб зупинити поширення холери, дуже важливо вчасно ізолювати хвору людину, дотримуючись відповідних запобіжних заходів. Це дозволяє уникнути зараження здорових людей. Органами Госкомсанепіднадзора розроблена спеціальна інструкція на випадок високого ризику розвитку холери.
Для того щоб зупинити поширення холери, дуже важливо вчасно ізолювати хвору людину, дотримуючись відповідних запобіжних заходів. Це дозволяє уникнути зараження здорових людей. Органами Госкомсанепіднадзора розроблена спеціальна інструкція на випадок високого ризику розвитку холери. - Всі хворі на холеру і бактеріоносії ізолюються в спеціальний стаціонар або ізолятор. Виписують їх після зникнення симптомів хвороби і трьох бактеріологічних досліджень з інтервалом 1-2 доби. Аналізи повинні підтвердити, що в кишечнику відсутні бактерії.
- Виявляють всіх, з ким контактував хворий, триразово беруть аналізи і проводять хіміопрофілактику - короткий курс антибіотиків. Тих, хто був в близькому контакті, ізолюють в спеціальні бокси.
- У приміщенні, де перебував хворий і на його робочому місці проводять дезінфекцію. Для цього викликають дезінфекційну бригаду з центру Госкомсанепіднадзора. Дезінфекцію проводять не пізніше, ніж через 3 години після госпіталізації хворого.
- Бригада, яка виробляє дезінфекцію, надягає протичумний костюм (комбінезон) 2-го типу з клейончастими нарукавниками і фартухом, капюшоном, а також респіратором.
- Дезрастворе знезаражують підлогу і стіни приміщень на висоту 2 метри. Для цього використовують: хлорамін 1%, сульфохлорантин 0,1-0,2%, лізол 3-5%, пергідроль.
- Одяг, постільна білизна, килими та інші м'які речі пакують у мішки і відправляють на знезараження в дезінфекційної камері. Посуд замочують в 0,5% розчині хлораміну на 30 хвилин.
- У відділенні хворому видають індивідуальне підкладне судно, яке після кожного використання замочують у дезрозчині: 1% хлорамін на 30 хвилин або 0,2% сульфохлорантин на 60 хвилин.
- У стаціонарі одяг, посуд та постільну білизну знезаражують кип'ятінням 5-10 хвилин або на 60 хвилин занурюють в 0,2% розчин сульфохлорантіна.
- Не рідше 2-х разів на день в приміщенні, де знаходиться хворий, проводять прибирання з використанням розчинів для дезінфекції 1% хлорамін, 1% гіпохлорит натрію.
- Залишки їжі і виділення хворого засипають хлорним вапном у співвідношенні 1: 5.
- Медперсонал, який доглядає за хворим на холеру, одягнений костюм IV типу - комбінезон з капюшоном. При взятті аналізів і обробці хворих додаються гумові рукавички клейончатий (поліетиленовий) фартух, гумове взуття і маска.
Що робити, якщо був або є контакт з хворим на холеру?
Тих, хто мав тісний контакт з хворим (спільно проживає), ізолюють в спеціальні бокси на 5 діб. За цей період проводять триразове дослідження вмісту кишечника.Решта контактні спостерігаються амбулаторно: протягом 5-ти днів - приходять на огляд і здають аналізи.
Для екстреної профілактики, коли контакт з хворим або носієм відбувся, використовують один з антибіотиків.
| препарат | кратність прийому | тривалість лікування |
| тетрациклін | За 1,0 г 2-3 рази на добу | 4 дні |
| доксициклін | По 0,1 г 1-2 рази на добу | 4 дні |
| левоміцетин | За 0,5 г 4 рази на добу | 4 дні |
| еритроміцин | За 0,5 г 4 рази на добу | 4 дні |
| Фуразолідон (при непереносимості антибіотиків) | По 0,1 г 4 рази на добу | 4 дні |
Людям, які контактували з хворим, немає необхідності дотримуватися особливих застережних гігієни. Досить приймати душ 1 раз в день і ретельно мити руки після кожного відвідування туалету.
Щеплення від холери
 Всесвітня організація охорони здоров'я рекомендує застосування пероральних вакцинпід час спалахів захворювання. Препарати, які вводять під шкіру, експерти ВООЗ не рекомендують використовувати в зв'язку з недоведеною ефективністю.
Всесвітня організація охорони здоров'я рекомендує застосування пероральних вакцинпід час спалахів захворювання. Препарати, які вводять під шкіру, експерти ВООЗ не рекомендують використовувати в зв'язку з недоведеною ефективністю. Вакцина не є універсальним засобом захисту. Вона всього лише доповнення до інших протиепідемічним заходам (ізоляція хворих, виявлення і лікування контактних і носіїв, виняток поширення бактерій, профілактичне лікування, дезінфекція).
Вакцина Dukoral (WC-rbs)
Вакцина з убитих формаліном і нагріванням холерних вібріонів і їх токсину. Вакцину вживають з буферним розчином, щоб захистити препарат від впливу шлункової кислоти. Водять 2 дози вакцини з інтервалом в 7 днів. Dukoral забезпечує 85-90% захисту протягом 6 місяців. Згодом ефективність вакцини слабшає - через 3 роки вона становить лише 50%. Застосовується, починаючи з 2-х років.
Пероральні вакцини проти холери Shanchol і mORCVAX
Вакцини з убитого холерного вібріона двох серогрупп без компонентів токсину. Бактерії запускають захисні реакції, що призводять до появи стійкого імунітету захищає від хвороби на 2 роки. Вакцинація складається з 3-х доз, які вводять з інтервалом 14 днів. Дієвість вакцин 67%. Вакцину можна вводити дітям, починаючи з одного року.
Дослідження показали безпеку і ефективність названих вакцин.
Вакцина CVD 103-hgrз живих ослаблених холерних вібріонів знята з виробництва.
Кому показана вакцинація:
- біженці в перенаселених таборах;
- жителі міських нетрів;
- діти в зонах високого ризику;
- особи, які подорожують до регіонів з високим ризиком холери.
Для туристів вакцинація не обов'язкова.
Симптоми і ознаки холери
 Інкубаційний період холери.З моменту зараження до появи симптомів проходить від декількох годин до 5 діб. Найчастіше 1-2 дня.
Інкубаційний період холери.З моменту зараження до появи симптомів проходить від декількох годин до 5 діб. Найчастіше 1-2 дня. Ступеня перебігу холери.Хвороба може протікати в різних формах, в залежності від особливостей організму. У одних людей це стерті форми з незначним розладом травлення. Інші протягом першої доби втрачають до 40 літрів рідини, що призводить до летального результату. Найважче інших холеру переносять діти і люди похилого віку.
Розрізняють 4 ступеня зневоднення організму і відповідні ступені перебігу хвороби:
- І - втрата рідини складає 1-3% маси тіла - легкий перебіг холери, спостерігається в 50-60% випадків;
- II - втрата рідини 4-6% - середньої тяжкості;
- III - втрата рідини 7-9% - тяжкий перебіг;
- IV - втрата рідини 10% маси тіла і більше - дуже важкий перебіг, 10% випадків.
симптоми холери
| симптом | зовнішні ознаки | Механізм розвитку даного симптому | Терміни появи і зникнення даного симптому |
| Діарея (пронос) | Стілець спочатку рідкий. Потім виділення набувають вигляду «рисового відвару»: прозора рідина без запаху з білими пластівцями. Якщо слизова кишечника сильно пошкоджена, то з'являється незначна домішка крові і випорожнення мають вигляд «м'ясних помиїв». Позиви до дефекації стримати практично неможливо. Залежно від ступеня зневоднення, стілець від 3-х до 10 і більше разів на добу. Болі в животі не виникають. Можлива незначна хворобливість біля пупка і легке бурчання. | Токсин холерного вібріона викликає набряк слизової оболонки кишечника. Потім клітини починають виділяти велику кількість води і електролітів. | Пронос виникає з перших годин хвороби. Якщо випорожнення набувають каловий характер - це говорить про поліпшення. |
| блювота | Блювота перші рази вмістом шлунку. Надалі рясна блювота водянистою рідиною без кольору і запаху. Блювота від 2 до 20 і більше разів. Нудоти при цьому не виникає. Блювота практично не викликає напруження м'язів шлунка і черевного преса. | Рідина, що виділяється в тонкому кишечнику, піднімається вгору по шлунково-кишковому тракту. | Блювота виникає через 3-5 годин з початку хвороби. |
| жага | При 1-3 ступеня зневоднення спрага виражена сильно. При 4-го ступеня хворі не можуть пити з-за сильної слабкості. | Втрата великої кількості рідини викликає відчуття сухості в роті і спрагу. | На всьому протязі хвороби. |
| сеча | Кількість сечі зменшується і вона темніє. | Чим більше організм втрачає рідини, тим менше виробляється сечі і тим вище її концентрація. При сильному зневодненні хворі перестають мочитися. | На другу добу хвороби. Нормалізація сечовипускання свідчить, що лікування ефективне і стан хворого поліпшується. |
| Сухість слизових оболонок рота і очей | Зменшення кількості виділеної слини. Мова сухий потрісканий. Захриплість - результат сухості слизових глотки. Очі западають, сліз майже не виділяється | Зневоднення призводить до сухості шкіри і слизових. Сповільнюється робота всіх залоз зовнішньої секреції. | Через 10-15 годин після початку хвороби. |
| судоми | Литкових м'язів, кистей стоп, м'язів обличчя. При сильному зневодненні 3 і 4 ступеня судоми всіх скелетних м'язів. Вони болісні і хворобливі. | Судорожне скорочення м'язів пов'язане з дефіцитом калію, який викликаний діареєю і блювотою. | З 1-го дня хвороби до поліпшення стану. |
| Пульс | Частий пульс слабкого наповнення. | Втрата рідини і підстав призводить до згущення крові, зниження її обсягу, підвищення її кислотності - розвивається ацидоз. Серце, збільшивши швидкість скорочень, намагається забезпечити організм киснем. | При зневодненні 2-4 ступеня. Пульс нормалізується після відновлення водно-сольового балансу. |
| почастішання дихання | Дихання часте і неглибоке. | Зміна частоти дихання пов'язане з впливом кислот на нервову систему і на дихальний центр в головному мозку. | З'являється при зневодненні 2-го ступеня через кілька годин з початку хвороби. |
| Тургор (пружність) шкіри | Шкіра суха бліда, в важких випадках синюшна. Холодна на дотик. Її еластичність знижена. Якщо стиснути складку шкіри двома пальцями, потримати 2 секунди і відпустити, то буде потрібно час, щоб шкіра вирівнялася. | Причина в зневодненні шкіри. У самих клітинах і в міжклітинному просторі зменшується кількість молекул води. | З'являється через 6-8 годин з початку хвороби. Зникає після відновлення водно-сольового балансу. |
| Загальний стан | Сонливість, млявість дратівливість | Занепад сил - ознака зневоднення нервової системи і отруєння організму токсинами. | З перших годин хвороби до одужання. |
діагностика холери
Діагностика холери грунтується на обстеженні хворого і наявності характерних симптомів (блювота після проносу, зневоднення). Враховується, чи могла людина заразитися холерою. У зв'язку з особливостями захворювання немає необхідності в інструментальній діагностиці. Діагноз підтверджується методами лабораторної діагностики.Для діагностики холери досліджують матеріал:
- випорожнення;
- блювотні маси;
- воду зі ймовірно забруднених водойм;
- харчові продукти, які могли бути забруднені;
- змиви з предметів побуту і навколишнього середовища;
- вміст кишечника у контактних і носіїв;
- у померлих від холери, фрагменти тонкого кишечника і жовчного міхура.
| метод діагностики | як проводиться | Які ознаки холери виявляються |
| Мікроскопія досліджуваного матеріалу | Невелика кількість досліджуваного матеріалу наносять на предметне скло. Фарбують аніліновими барвниками за методом Грама і вивчають під мікроскопом. | Велика кількість вигнутих паличок з одним джгутиком. Холерний вібріон відноситься до грамнегативних бактерій, тому аніліновими барвниками офарблюється не міцно. Має рожеве забарвлення. |
| Бактеріологічне дослідження - посів на поживні середовища. | Досліджуваний матеріал засівають на поживні середовища: лужне пептонную воду або живильний агар. Для розмноження холерного вібріона середовища ставлять в термостат. При температурі 37 градусів створюються оптимальні умови для росту бактерій. | На рідких середовищах утворюється плівка з бактерій. Їх вивчають під мікроскопом. Живі холерні вібріони дуже рухливі. У краплі рідини вони плавають, як зграйка рибок. На густий середовищі бактерії утворюють круглі блакитні прозорі колонії. |
| Реакція аглютинації протихолерної О-сироваткою | Вирощені на середовищах бактерії розводять в пробірках з пептонною водою. В одну з них додають протихолерні сироватку. Пробірку поміщають в термостат на 3-4 години. Для визначення типу холерного вібріона існують сироватки, які викликають склеювання і випадання в осад тільки одного виду вібріона Інаба і Огава. Кожну з цих видових сироваток додають в одну з пробірок з холерним вібріоном. | Сироватка викликає аглютинацію тільки холерних вібріонів. Бактерії склеюються і випадають в осад у вигляді білих пластівців. Позитивний результат доводить, що хвороба викликана саме цим збудником, а не іншим холероподібним вібріоном. |
| Прискорені методи діагностики займають 25-30 хвилин |
||
| Лизис (розчинення) холерними бактеріофагами - вірусом, що змінює тільки холерний вібріон. | У пробірку з пептонною водою додають бактеріофаги. Рідина перемішують. Потім її краплю вивчають під мікроскопом. | Віруси вражають бактерії і через 5-10 хвилин холерні вібріони втрачають рухливість. |
| Аглютинація курячих еритроцитів | У пептонную воду з високим вмістом збудника холери додають курячі еритроцити 2,5%. | Холерні вібріони викликають склеювання еритроцитів. На дно пробірки випадає осад у вигляді червонувато-коричневих пластівців. |
| Гемоліз (руйнування) еритроцитів барана | У пробірку з суспензією бактерій додають еритроцити барана. Препарат ставлять в термостат на 24 години. Холерний вібріон викликає руйнування кров'яних тілець. | Розчин у пробірці стає однорідним і жовтіє. |
| імунофлюоресцентний метод | З матеріалу, вирощеного на поживних середовищах, готують препарат. Його обробляють протихолерної сироваткою, що викликає світіння холерного вібріона і досліджують в люмінесцентному мікроскопі. | Під мікроскопом холерні вібріони святяться жовто-зеленим світлом. |
| Метод іммобілізації вібріонів після обробки специфічної холерної 01-сироваткою | Краплю матеріалу (випорожнення або блювотні маси) наносять на предметне скло. Туди ж додають краплю розведеної протихолерної сироватки. Накривають другим склом і досліджують під мікроскопом. | Частина бактерій склеюється, утворюючи дрібні скупчення, які повільно рухаються. Окремі холерні вібріони зберігають свою рухливість. |
лікування холери
Госпіталізація хворих.Лікування хворих на холеру проводиться тільки в інфекційному відділенні стаціонару в ізольованому боксі. Якщо хворих багато організовують холерний госпіталь.Режим при лікуванні холери.Хворий потребує постільного режиму на весь період хвороби, поки є клінічні прояви: нудота, блювота, слабкість. Бажано використовувати ліжко Філіпса з отвором в районі сідниць. Вона також оснащена вагами для контролю втрати рідини і ємністю для збору калу сечі і інших виділень. Все збирається в мірне відро. Кожні 2 години медперсонал оцінює кількість рідини, яке втрачає хворий. Виходячи з цього, розраховують, скільки сольових розчинів необхідно вводити, щоб не допустити зневоднення.
Фізіопроцедури, масаж і лікувальна фізкультура при лікуванні холери не застосовуються.
Дієта при холері.Спеціальних обмежень у харчуванні немає. У перші дні хвороби призначають дієту №4. Вона показана при захворюваннях кишечника, що супроводжуються сильними проносами. Це рідкі, напіврідкі і протерті страви, зварені або приготовлені на пару.
заборонені:
- супи на міцних м'ясних і рибних бульйонах, молочні супи
- свіжий хліб і борошняні вироби
- жирні сорти м'яса і риби, ковбаси, консерви
- незбиране молоко і кисломолочні продукти
- бобові, пшоно, ячна і перлова крупа, макаронні вироби
- сирі овочі і фрукти, сухофрукти
- солодощі, мед, варення
- кава, газовані напої
- супи на знежиреному бульйоні з додаванням парових кнелей і фрикадельок, яєчних пластівців. Слизових відварів круп
- каші на воді з манної крупи, протертого рису, вівсяна, гречана
- сухарі з пшеничного хліба вищого сорту
- суфле з відвареного м'яса, зварені на пару котлети, кнелі, фрикадельки. Використовують нежирні сорти м'яса: кроликів, курей, індиків яловичини, телятини
- свіжий кальцинований або прісний протертий сир у вигляді парового суфле
- 1-2 яйця в день у вигляді омлету або некруто
- чай, відвар з шипшини, сушеної чорниці, смородини, айви
заборонені:
- жирні сорти м'яса
- гострі приправи
- копченості
Лікарська терапія холери
 Відновлення водно-сольового балансунеобхідно проводити з перших годин хвороби. Важливо, щоб організм отримував більше рідини, ніж він втрачає.
Відновлення водно-сольового балансунеобхідно проводити з перших годин хвороби. Важливо, щоб організм отримував більше рідини, ніж він втрачає.
Водно-сольовий розчинп'ють або вводять в шлунок за допомогою зонда при зневодненні 1-2 ступеня. Компоненти розчину:
- питна вода, підігріта до 40 градусів - 1 л;
- гідрокарбонат натрію (питна сода) - 2,5 г;
- хлорид натрію (кухонна сіль) - 3,5 г;
- хлорид калію - 1,5 г;
- глюкоза або цукор - 20 г.
сольові розчининеобхідні при 3 і 4 ступеня зневоднення. Перші 2 години їх вводять внутрішньовенно струменевий, після цього крапельно. Використовують препарати Хлосоль, Квартосоль або Трисоль. Вони заповнюють дефіцит води і мінералів.
Антибіотики при холері. Для боротьби з холерним вібріоном призначають один із препаратів.
нітрофурани. Фуразолідон є протимікробним і антибактеріальним засобом. Його приймають по 100 мг через кожні 6 годин при непереносимості антибіотиків.
Тривалість лікування залежить від тяжкості перебігу холери і становить 3-5 днів. Після перенесеного захворювання у людини залишається стійкий імунітет.
диспансерне спостереженнянад людьми, які перехворіли встановлюють на 3 місяці. У перший місяць необхідно здавати аналізи 1 раз в 10 днів. Надалі 1 раз на місяць.
Народні методи лікування холери.
Оскільки холера відноситься до особливо небезпечних інфекцій і може викликати смерть вже протягом першої доби, то самолікування в цьому випадку неприпустимо. Народні методи можуть використовуватися як доповнення до основної терапії.зігрівання. Оскільки у хворого знижується температура тіла, то його необхідно зігрівати. Для цієї людини обкладають грілками. У приміщенні підтримують температуру не нижче 25 градусів.
Барвінок малийвикористовується для боротьби з проносом і дезінфекції кишечника. Для приготування чаю 1 чайну ложку висушеної сировини заварюють склянкою окропу. Після охолодження чай проціджують. Вживають по 100 мл 3 рази на день.
Червоне виномістить багато таніну, який зупиняє ріст і розмноження холерного вібріона. Його сухе вино рекомендують пити по 50 мл кожні півгодини.
 Трав'яний чайз ромашки, полину і м'яти. Трави змішують в рівних пропорціях. Для приготування чаю використовують 5 столових ложок суміші на літр окропу. П'ють 2 літри в день маленькими порціями. Даний засіб має протимікробну дію і знімає спазми кишечника.
Трав'яний чайз ромашки, полину і м'яти. Трави змішують в рівних пропорціях. Для приготування чаю використовують 5 столових ложок суміші на літр окропу. П'ють 2 літри в день маленькими порціями. Даний засіб має протимікробну дію і знімає спазми кишечника.
солод. На літр води додають 4 столових ложки солоду. Кип'ятять протягом 5 хвилин. Дають настоятися, проціджують, додають 2 ч.л. цукру. У такому напої міститься багато мінералів і біологічно активних речовин.
Тому раніше його використовували для поповнення рідини та солей.
На закінчення нагадаємо, що уберегтися від холери не складно. Досить мити руки і користуватися чистою водою.
Дотримуйтесь правил гігієни і будьте здорові!
- це гостра кишкова інфекція, що виникає при ураженні людини холерним вібріоном. Холера проявляється вираженою частою діареєю, рясної блювотою, що призводить до значної втрати рідини і зневоднення організму. Ознаками дегідратації служать сухість шкірних покривів і слизових, зниженням тургору тканин і зморщування шкіри, загострення рис обличчя, олигоанурия. Діагноз холери підтверджується результатами бактеріологічного посіву калових і блювотних мас, серологічними методиками. Лікування включає ізоляцію холерного хворого, парентеральную регидратацию, терапію тетрацикліновими антибіотиками.
МКБ-10
A00

Загальні відомості
Холера - особливо небезпечна інфекція, що викликається ентеропатогенної бактерією Vibrio cholerae, що протікає з розвитком важкого гастроентериту і вираженим зневодненням аж до розвитку дігідратаціонного шоку. Холера має тенденцію до епідемічного розповсюдження і високу летальність, тому віднесена ВООЗ до високопатогенним карантинних інфекцій.
Найбільш часто епідемічні спалахи холери реєструються в країнах Африки, Латинської Америки, Південно-Східної Азії. За оцінками ВООЗ, щорічно на холеру заражається 3-5 млн. Чоловік, близько 100-120 тис. Випадків захворювання закінчується смертельно. Т. о., На сьогоднішній день холера залишається глобальною проблемою світової охорони здоров'я.

причини холери
характеристика збудника
На сьогоднішній день виявлено більше 150 типів холерних вібріонів, що розрізняються по серологічним ознаками. Холерні вібріони поділяють на дві групи: А і В. Холеру викликають вібріони групи А. Холерний вібріон є грамотрицательную рухливу бактерію, що виділяє в процесі життєдіяльності термостабільний ендотоксин, а також термолабільних ентеротоксин (холероген).
Збудник стійкий до дії навколишнього середовища, зберігає життєздатність в проточному водоймищі до декількох місяців, до 30 годин в стічних водах. Гарним живильним середовищем є молоко, м'ясо. Холерний вібріон гине при хімічному дезінфікуванню, кип'ятінні, висушуванні і впливі сонячного світла. Відзначається чутливість до тетрацикліну і фторхінолонів.
шляхи передачі
Резервуаром і джерелом інфекції є хвора людина або транзиторний носій інфекції. Найбільш активно виділяються бактерії в перші дні з блювотними і фекальними масами. Важко виявити інфікованих осіб з легко протікає холерою, проте вони становлять небезпеку в плані зараження. В осередку виявлення холери обстеження піддаються все контактували, незалежно від клінічних проявів. Заразність з плином часу зменшується, і зазвичай до 3-му тижні відбувається одужання і звільнення від бактерій. Однак в деяких випадках носійство триває до року і більше. Подовженню терміну носійства сприяють супутні інфекції.
Холера передається побутовим (брудні руки, предмети, посуд), харчовим і водним шляхом по фекально-орального механізму. В даний час особливе місце в передачі холери відводиться мухам. Водний шлях (забруднене джерело води) є найбільш поширеним. Холера є інфекцією з високою сприйнятливістю, найбільш легко відбувається зараження людей з гіпоацідозом, деякими анеміями, заражених гельмінтами, що зловживають алкоголем.
симптоми холери
диспепсія
Інкубаційний період при зараженні холерним вібріоном триває від декількох годин до 5 днів. Початок захворювання гострий, зазвичай вночі або вранці. Першим симптомом виступає інтенсивний безболісний позив до дефекації, що супроводжується дискомфортним відчуттям в животі. Спочатку стілець має розріджену консистенцію, але зберігає каловий характер. Досить швидко частота дефекацій збільшується, досягає 10 і більше разів за добу, при цьому стілець стає безбарвним, водянистим.
При холері випорожнення зазвичай не смердючий на відміну від інших інфекційних захворювань кишечника. Підвищена секреція води в просвіт кишечника сприяє помітному збільшенню кількості виділяються калових мас. У 20-40% випадків кал набуває консистенції рисового відвару. Зазвичай випорожнення мають вигляд зеленуватого рідини з білими пухкими пластівцями, схожими на рисові.
Нерідко відзначається бурчання, бурління в животі, дискомфорт, переливання рідини в кишечнику. Прогресуюча втрата рідини організмом призводить до прояву симптомів зневоднення: сухість у роті, спрага, потім з'являється відчуття похолодання кінцівок, дзвін у вухах, запаморочення. Ці симптоми говорять про значному зневодненні і вимагають екстрених заходів по відновленню водно-сольового гомеостазу організму.
Оскільки до діареї часто приєднується часта блювота, втрата рідини посилюється. Блювота виникає зазвичай через кілька годин, іноді на наступну добу після початку діареї. Блювота рясна, багаторазова, починається раптово і супроводжується інтенсивним відчуттям нудоти і болем у верхній частині живота під грудиною. Спочатку в блювотних масах відзначаються залишки неперетравленої їжі, потім жовч. Згодом, блювотні маси також стають водянистими, набуваючи іноді вид рисового відвару.
При блювоті відбувається швидка втрата організмом іонів натрію і хлору, що призводить до розвитку м'язових судом, спочатку в м'язах пальців, потім всіх кінцівок. При прогресуванні дефіциту електролітів м'язові судоми можуть поширитися на спину, діафрагму, черевну стінку. М'язова слабкість і запаморочення наростає аж до неможливості піднятися і дійти до туалету. При цьому свідомість повністю зберігається.
Вираженої хворобливості в животі, на відміну від більшості кишкових інфекцій, при холері не відзначається. 20-30% хворих скаржаться на помірну біль. Чи не характерна і лихоманка, температура тіла залишається в нормальних межах, іноді досягає субфебрильних цифр. Виражена дегідратація проявляється зниженням температури тіла.
дегідратація
Сильне зневоднення характеризується зблідненням і сухістю шкірних покривів, зниженням тургору, ціанозом губ і дистальних фаланг пальців. Сухість характерна і для слизових оболонок. З прогресуванням дегідратації відзначають осиплість голосу (знижується еластичність голосових зв'язок) аж до афонії. Риси обличчя загострюються, живіт втягується, під очима проявляються темні кола, зморщується шкіра на подушечках пальців і долонях (симптом «рук пралі»). При фізикальному дослідженні відзначається тахікардія, артеріальна гіпотензія. Знижується кількість сечі.
Дегідратація організму різниться за стадіями:
- на першій стадії втрата рідини не перевищує 3% від маси тіла;
- на другий - 3-6%;
- на третій - 6-9%;
- на четвертій стадії втрата рідини перевищує 9% маси тіла.
При втраті більше 10% маси тіла і іонів відбувається прогресування дегідратації. Виникає анурія, значна гіпотермія, пульс в променевої артерії не прощупується, периферичний артеріальний тиск не визначається. При цьому діарея і блювота стають менш частими в зв'язку з паралічем кишкової мускулатури. Даний стан називають дегідратаційним шоком.
Наростання клінічних проявів холери може припинитися на будь-якому етапі, протягом може бути стертим. Залежно від тяжкості дегідратації і швидкості наростання втрати рідини розрізняють холеру легкого, середньотяжкого і тяжкого перебігу. Важка форма холери відзначається у 10-12% пацієнтів. У випадках блискавичного перебігу розвиток дегідратаційного шоку можливо протягом перших 10-12 годин.
ускладнення
діагностика
Важко протікає холера діагностується на підставі даних клінічної картини і фізикального обстеження. Остаточний діагноз встановлюють на підставі бактеріологічного посіву калових або блювотних мас, кишкового вмісту (секційний аналіз). Матеріал для посіву необхідно доставити в лабораторію не пізніше 3-х годин з моменту отримання, результат буде готовий через 3-4 доби.
Існують серологічні методики виявлення зараження холерним вібріоном (РА, РНГА, віброцідний тест, ІФА, РКА), але вони не є достатніми для остаточної діагностики, зважаючи методами прискореного орієнтовного визначення збудника. Прискореними методиками для підтвердження попереднього діагнозу можна вважати люмінесцентна-серологічний аналіз, мікроскопію в темному полі іммобілізованих О-сироваткою вібріонів.
лікування холери
Оскільки основну небезпеку при холері представляє прогресуюча втрата рідини, її заповнення в організмі є основним завданням лікування цієї інфекції. Лікування холери проводиться в спеціалізованому інфекційному відділенні з ізольованою палаті (боксі), обладнаної спеціальної ліжком (ліжко Філіпса) з вагами і посудом для збору випорожнень. Для точного визначення ступеня дегідратації ведуть облік їх обсягу, регулярно визначають гематокрит, рівень іонів в сироватці, кислотно-лужний показник.
Первинні регідратаціонних заходи включають заповнення наявного дефіциту рідини і електролітів. У важких випадках проводиться внутрішньовенне введення полііонних розчинів. Після цього виробляють компенсаторну регідратацію. Введення рідини відбувається відповідно до її втратами. Виникнення блювоти не є протипоказанням до продовження регидратации. Після відновлення водно-сольового балансу і припинення блювоти починають антибіотикотерапію. При холері призначають курс препаратів тетрациклінового ряду, а в разі повторного виділення бактерій - хлорамфенікол.
Специфічною дієти при холері немає, в перші дні можуть рекомендувати стіл №4, а після стихання вираженої симптоматики і відновлення кишкової діяльності (3-5-й день лікування) - харчування без особливостей. Перенесли холеру рекомендовано збільшити в раціоні містять калію продукти (курага, томатний і апельсиновий соки, банани).
Прогноз і профілактика
При своєчасному і повному лікуванні після придушення інфекції настає одужання. В даний час сучасні препарати ефективно діють на холерний вібріон, а регидратационная терапія сприяє профілактиці ускладнень.
Специфічна профілактика холери полягає в одноразової вакцинації холерним токсином перед відвідуванням регіонів з високим рівнем поширення цього захворювання. При необхідності через 3 місяці виробляють ревакцинацію. Неспецифічні заходи профілактики холери на увазі дотримання санітарно-гігієнічних норм в населених місцях, на підприємствах харчування, в районах забору вод для потреб населення. Індивідуальна профілактика полягає в дотриманні гігієни, кип'ятінні вживаної води, миття продуктів харчування і їх правильної кулінарній обробці. При виявленні випадку холери епідеміологічний вогнище підлягає дезінфекції, хворі ізолюються, всі контактні особи спостерігаються протягом 5-ти днів на предмет виявлення можливого зараження.